セミナーレポート(富士フイルム)
2018年1月号
FUJIFILM MEDICAL SEMINAR 2017
エクセレントセミナー TV中継システムを用いたデジタルマンモグラフィのセミナーを全国11会場で一斉開催
富士フイルムメディカル株式会社は,2017年10月21日(土),「FUJIFILM MEDICAL SEMINAR 2017 エクセレントセミナー」を開催した。東京〔TKPガーデンシティPREMIUM神保町(東京都千代田区)〕と大阪〔ブリーゼプラザ小ホール(大阪市北区)〕をメイン会場に,北は北海道から南は沖縄県まで,全国11か所をTV中継システムで結んで映像を配信し,意見交換や質疑応答ができるようにした。TV中継システムを用いたマンモグラフィのセミナーは初の試みであり,医師など約550名が参加した。

当日は,進行役2名と講師4名,画像診断・病理診断オブザーバー各1名が東京・大阪会場に分かれて登壇し,4名の講師が交互に5症例ずつ計20症例について,マンモグラフィ(2D)画像,トモシンセシス(3D)画像,MRIや超音波の画像などを提示して読影内容を説明した。また,画像診断・病理診断オブザーバーが病理診断の結果や診断のポイントを解説した。なお,参加者は20症例のマンモグラフィを事前に読影しており,講師の症例解説を自身の読影内容と比較しながら聴講できるようにした。
東京会場の進行は森田孝子氏(名古屋医療センター乳腺科)が務め,講師として須田波子氏(名古屋医療センター乳腺科),柚本俊一氏(山梨厚生病院乳腺外科医長),また,画像診断オブザーバーとして遠藤登喜子氏(東名古屋病院放射線科診療部長/乳腺外科診療医長)が登壇。大阪会場の進行は沢井ユカ氏(市立貝塚病院放射線科部長/乳がん高度検診・治療センター副センター長)が務め,講師として白岩美咲氏(香川県立中央病院乳腺センター部長),杉本健樹氏(高知大学医学部附属病院乳腺センター センター長),また,病理診断オブザーバーとして森谷鈴子氏(滋賀医科大学医学部附属病院病理診断科副科長)が登壇した。
遠藤氏は閉会の挨拶の中で,「非常に多くの方に来ていただき,共有できたことに感謝します。1会場での積み重ねも大切だが,全国の先生方と同じものを見て,どのように感じて,どのように考えるのかを共有できたことがすばらしい」として,今回のエクセレントセミナー開催の意義を高く評価した。
なお,以下では症例1,6,11,16の症例解説の概要を報告する。
東京会場

進行:森田孝子氏 |

画像診断オブザーバー: |
|

講師:須田波子氏 |

講師:柚本俊一氏 |
大阪会場

進行:沢井ユカ氏 |

病理診断オブザーバー: |
|

講師:白岩美咲氏 |

講師:杉本健樹氏 |
●症例1
須田 波子(名古屋医療センター乳腺科)
症例1(図1)は,52歳,女性,マンモグラフィ検診で異常を指摘された症例で,セミナー参加者の事前読影結果は,右乳房は約半数がカテゴリー3か4,左乳房は半数以上がカテゴリー1であった。この結果を踏まえ,須田氏による症例解説が行われた。
2Dマンモグラフィ(図1)では,右MLO中部にくの字型の構築の乱れ,また上部に星型の小さな塊を認め,カテゴリー4とした。トモシンセシス(図2)では,これらがより明瞭に描出され,小葉癌などが懸念された。超音波では,病変であってもその所見は弱く,特異性がはっきりしない。造影MRIでは,マンモグラフィで指摘した構築の乱れ,星型の小さな塊,そのほかにも多数の濃染を認め,病変が広範囲に広がることが疑われた(図3)。超音波ガイド下に細胞診およびバコラ生検を施行したが,腫瘍の存在は証明できなかった。超音波では,ターゲットの同定にも不確実性があり,ステレオガイド下マンモトーム生検を施行したところ,1本の検体だけにわずかに浸潤癌を認め,部分切除術が施行された。
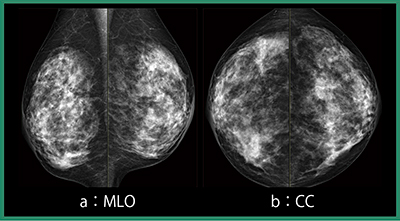
図1 マンモグラフィ(2D)画像
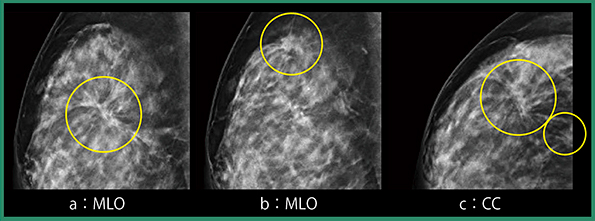
図2 トモシンセシス(3D)画像
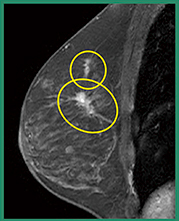
図3 造影MR画像
続いて,森谷氏が,切除標本やHE染色のルーペ像などを示して詳細な病理解説を行った。病理所見として,マンモグラフィで指摘された構築の乱れは腫瘍ではなく線維化で,顕微鏡でも見落としそうなほど微小な浸潤巣であったため生検が困難だったこともうなずけると述べた。腫瘍細胞は大きな塊を作らず索状構造や小型腺管を形成してまばらに浸潤しており(図4),浸潤性乳管癌であるが,増殖様式は浸潤性小葉癌に類似している。また,背景乳腺に小葉腫瘍〔lobular neoplasia:非浸潤性小葉癌(lobular carcinoma in situ:LCIS)異型小葉過形成(atypical lobular hyperplasia:ALH)〕が多発しており,これは,両側・多発乳癌のリスク病変であることを強調した。
遠藤氏は,構築の乱れに相当する部分には腫瘍細胞がわずかしか存在しなかったことから,造影MRI検査でより濃染する部分がターゲットとしてふさわしいのではないかと述べた。
須田氏は本症例を振り返り,マンモグラフィでの指摘は比較的容易であったものの,その後の対応には課題が残ったとした。特に,トモシンセシスを使用することで病変の存在は明らかになるが,従来の画像診断では見えづらい病変が検出され,生検に苦労するケースが増えるのではないか,との見解を示した。その上で,次の戦略を立てるためには,MRIガイド下生検やトモバイオプシー(病変を的確に指摘できたモダリティでの生検)が必要になるとの考えを述べた。
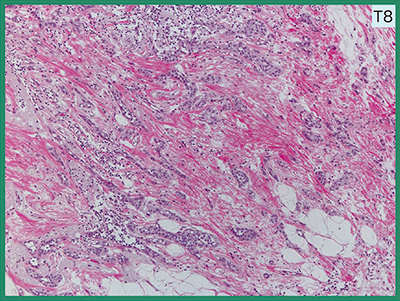
図4 腫瘍細胞密度が最も高かった標本の組織像(強拡大)
●症例6
白岩 美咲(香川県立中央病院乳腺センター)
症例6(図1)は,75歳,女性,検診で指摘された両側乳癌症例で,セミナー参加者の事前読影結果は,右乳房はカテゴリー1と4で意見が割れ,左乳房は半数以上がカテゴリー3で一致であった。この結果を踏まえ,白岩氏による症例解説が行われた。
2Dマンモグラフィ(図1)では,右乳房C領域に構築の乱れがあり,またCCでは等濃度であるがspiculated massも指摘可能であることから(図1◯)カテゴリー4(5)と判定した。左乳房はA領域に濃度を認め(図1◯),腫瘤とまでは言えないが局所的非対称性陰影(FAD)であることから,カテゴリー3と判定した。トモシンセシスでは,右乳房は2Dマンモグラフィで指摘した構築の乱れが明らかなspiculationとして描出されており(図2 a),左乳房のFADも,境界一部不明瞭な円形等濃度腫瘤であると考えられた(図2 b)。
なお,白岩氏は,マンモグラフィの読影において過去画像との比較は有用であるが,本症例はポジショニングの違いから,2年前の検診マンモグラフィと比較しても右病変は乳腺の重なりのようにも見え,MLOだけであれば診断に迷ったかもしれないとして,2方向撮影の重要性を示唆した。また,左のFADについては,2年前のマンモグラフィでもカテゴリー3と判定していたが,超音波で腫瘤の大きさが小さく扁平であり,総合判定でカテゴリー2としていた。しかし,今回のマンモグラフィおよび超音波で,左の腫瘤はやや増大を認め,境界も前回に比べると不整に見えたためカテゴリー3と判定し,細胞診を施行したと述べた。
造影MRIでは,右は辺縁が微細分葉・鋸歯状の円形腫瘤で,造影パターンはfast-plateauであった。頭背側には管状の造影効果が伸び管内病変が疑われた。左は境界がおおむね明瞭な円形腫瘤で,造影パターンはやはりfast-plateauであり,乳頭側に管内病変を疑う造影効果が見られた。
両側とも超音波下穿刺吸引細胞診が施行されたが,右がclassⅢ,左がclassⅤであったため,右については超音波ガイド下針生検を施行。浸潤性乳管癌と確定診断され,両側の乳房温存術とセンチネルリンパ節生検が施行された。
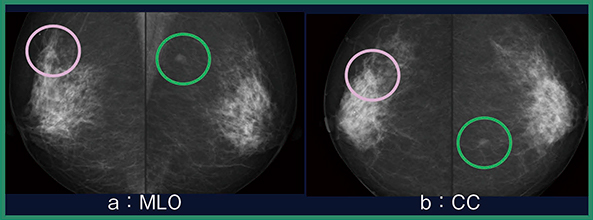
図1 マンモグラフィ(2D)画像
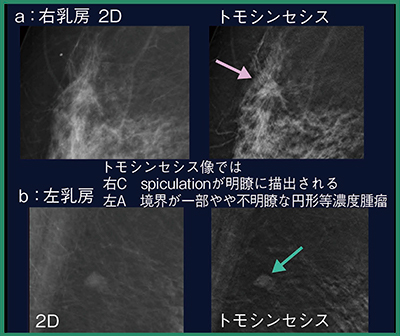
図2 トモシンセシス(3D)画像
続いて,森谷氏による病理解説が行われた。まず右乳房のspiculated massについて,周囲にspiculaを形成しながら増殖するscirrhous型の浸潤性乳管癌であるが(図3),1つ1つの細胞異型が弱いため,細胞診で癌と判断するのは難しかったであろうと述べた。左乳房の腫瘤は,増殖している上皮の間に筋上皮が存在するため乳頭腫を疑うが,増えている上皮細胞は腫瘤性の増殖であり(図4),病理診断は乳頭腫に合併したlow-grade DCISであると判定した。
なお,森谷氏は,左乳房の病変について,以前は乳頭腫の中に癌ができることはないと思われてきたが,近年,本症例のように,乳頭腫やductal adenomaに似た病変の中に癌を合併することがあることが,WHO分類第4版(2012年)で新たに定義されていると解説。病理組織診断でも良悪性鑑別が困難であるため,細胞診にてしばしば過剰あるいは過小診断のリスクが高いことを述べ,intraductal papillary lesionでは細胞診の信用性が低いということを念頭に置いておく必要があると述べた。
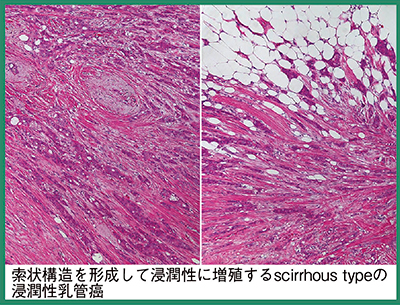
図3 右乳房病変の弱拡大像
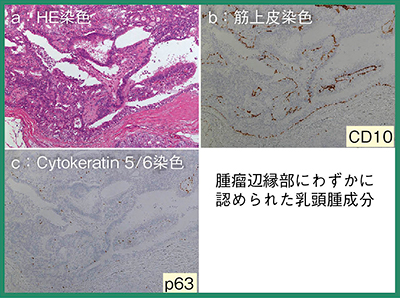
図4 左乳房の腫瘍辺縁部の免疫染色像
最後に,遠藤氏は本症例について,左乳房については確定診断が非常に難しく,わずかな変化に敏感でなければフォローアップで拾い上げられなかった可能性もあると述べた。また,乳頭腫にDCISを合併するという新しい概念が示されたことを受け,大変興味深い症例で非常に示唆に富んでおり,画像診断に当たっては比較読影あるいは病態を推定することが重要であるとまとめた。
●症例11
柚本 俊一(山梨厚生病院乳腺外科)
症例11(図1)は,50歳,女性。数年前に超音波検診にて右乳房に腫瘤を指摘され,長期にわたり不定期に経過観察を行っていた。セミナー参加者は2Dのみの事前読影を行っており,その結果は,右乳房は8割以上がカテゴリー3か4,左乳房は約半数がカテゴリー1で,約4割がカテゴリー3か4と見解が分かれていた。この結果を踏まえ,柚本氏による症例解説が行われた。
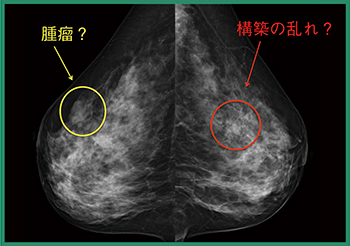
図1 マンモグラフィ(2D)画像
右腫瘤の経過観察中に,両側トモシンセシス撮影を実施した(図2)。トモシンセシスでは,左乳房MLOのM領域,CCのC領域に,2Dでは指摘困難なはっきりとしたspiculaを伴う不整形腫瘤が認められた。さらに,2Dマンモグラフィでは右乳房のFADや,左乳房CC外側のretractionなどカテゴリー3と判定される可能性の所見も,トモシンセシスで観察すると,それらは乳腺の重なりであり病変ではないと判断できると述べた。柚本氏は,トモシンセシスがなければ病変の発見は困難だったと考えられ,以後,同院ではトモシンセシスの撮影は両側2方向撮影を原則としていると述べた。
左乳房のspiculated massは,造影MRIで濃染があり,そのほか乳頭側にも小さな濃染を認めた。本症例は右乳房のフォローアップだったこともあって,超音波では左乳房の病変が見落とされていたが,2nd look超音波では腫瘤を確認,生検にて左C領域の浸潤性小葉癌と確定診断された。乳房温存術後に放射線治療を行い,現在,経過観察中である。なお,経過観察されていた右乳房は,トモシンセシスと造影MRIにて病変を認めず,超音波ガイド下の穿刺吸引細胞診と針生検でも特異的な組織は採取されなかった。
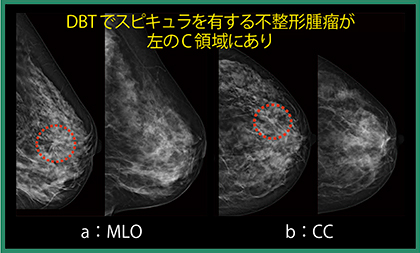
図2 トモシンセシス(3D)画像
続いて,森谷氏による病理解説が行われた。切除標本では,8mm×7mmの腫瘤(主病変)のほか,近傍に4mm×2mmの微小な浸潤癌(副病変)が認められ,これは,造影MRIで乳頭側に認められた小さな染まりに一致すると述べた。主病変辺縁部の弱拡大像(図3)では,周囲乳管やクーパー靭帯を引き込んでspiculaを形成し,1つ1つの腫瘍細胞があまり大きな塊を作らず,脂肪組織に染み込むように浸潤している様子が確認された。E-cadherin免疫染色では,浸潤性小葉癌に特徴的な濃染が見られ,背景乳腺には症例1と同様,肉眼的に腫瘍を認めなかったすべてのスライスにlobular neoplasia(LCIS/ALH)が多発していると指摘した(図4)。また,副病変も主病変とよく似た特徴を示し,浸潤性小葉癌であった。
一方,右乳房から採取した組織には,特記すべき異常所見は見られなかった。しかし,森谷氏は,lobular neoplasia(LCIS/ALH)は両側・多発乳癌のリスク病変であるため,右乳房についても引き続き経過観察が必要であるとの見解を示した。
最後に,遠藤氏は,本症例のように2Dマンモグラフィで病変を認めず,トモシンセシスで初めてわかるという経験をすると,2Dだけでの診断は読影医にとって心理的な負荷が大きくなるとし,トモシンセシスの重要性を強調した。
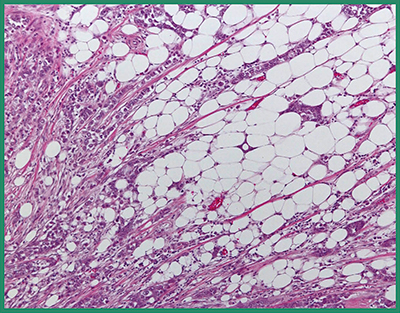
図3 主病変辺縁部の弱拡大像
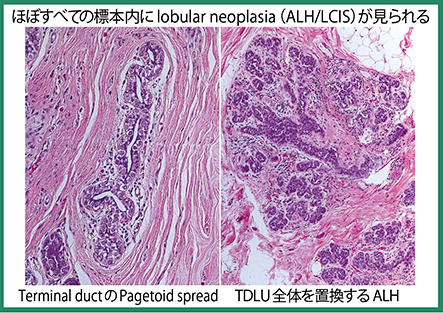
図4 背景乳腺の組織像
●症例16
杉本 健樹(高知大学医学部附属病院乳腺センター)
症例16(図1)は,44歳,女性,マンモグラフィ検診で,左乳房L領域にFADが指摘され,カテゴリー3と判定された。また,同検診で胃癌(印環細胞癌)を指摘され,胃切除が施行されている。セミナー参加者の事前読影結果は,右乳房は約7割がカテゴリー1,左乳房は約5割がカテゴリー3か4であった。この結果を踏まえ,杉本氏による症例解説が行われた。
2Dマンモグラフィ(図1)では,検診で指摘された左乳房D領域のFADのほかに,C領域には広範囲にわたって微小円形石灰化と構築の乱れを認め,拡大すると,CCでは腫瘤として認識可能であり(図2),カテゴリー4と判定した。また,右乳房にはdistortionの疑いがあり,カテゴリー3と判定した。トモシンセシスでは,左乳房(図3)のC領域に大きなくの字型の構築の乱れがあり(◯),D領域のFADは微細鋸歯状腫瘤が認められ(←),その周囲にも構築の乱れと複数の濃度を確認でき,多発病変を示唆していた。右乳房は,トモシンセシスでもはっきりとしたdistortionを指摘できず,超音波や造影MRIでは所見を認めなかった。
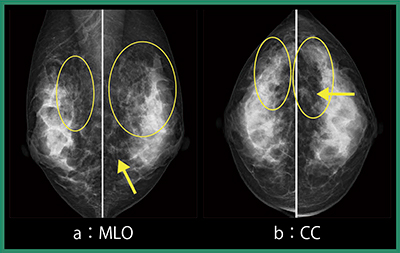
図1 マンモグラフィ(2D)画像
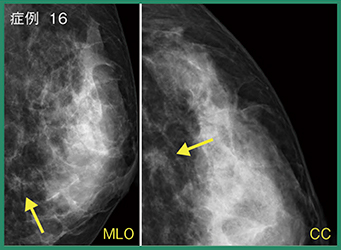
図2 マンモグラフィ(2D)画像(拡大) |
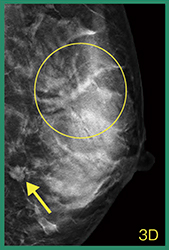
図3 トモシンセシス(3D)画像 |
超音波では,左乳房C領域には辺縁明瞭粗造で硬い多角形腫瘤を認め,D領域のFADは円形ではあるが境界不明瞭で血流に富む硬い腫瘤として認めた。これらは,造影MRIで明瞭に濃染され,そのほかにも広がりを認めたため,左乳房は全摘術が施行された。
なお,本症例について,杉本氏は,胃癌を併発していることから家族歴を検討したところ,やはり乳癌と胃癌に罹患している方がおり,遺伝性びまん性胃癌症候群が疑われることから,CDH1遺伝子検査にて確認中であると付け加えた。
続いて,森谷氏による病理解説が行われた。本症例は,左乳房外側を中心に広範囲に病変があり,C領域の病変は浸潤性小葉癌,その外側には画像で認識不能な顕微鏡レベルの浸潤癌があり,D領域には外側寄りに管内成分を伴う浸潤性乳管癌,その内側にはDCISが認められた。また,背景乳腺には,本セミナーの複数の症例で見られたlobular neoplasia(LCIS/ALH)のほか,閉塞性腺症(blunt duct adenosis:BDA),平坦型上皮異型(flat epithelial atypia:FEA)が多発しており(図4),画像で見られた石灰化は,FEAの細胞内に貯留する分泌物に起因すると考えられた。
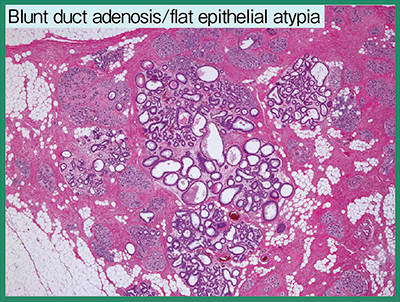
図4 背景乳腺の組織像
森谷氏は,本症例は,浸潤癌と非浸潤癌が多発しており,背景乳腺には多彩な乳癌リスク病変が存在していることから,乳房のいたるところでさまざまなタイプの浸潤癌が出ても不思議ではないと述べた。乳癌のリスク病変については,リスク病変自身が前癌病変という要素も持っているが,この病変を持っている人は持っていない人に比べて,将来,乳癌を発生する確率が高いことを言及した。
また,近年提唱されている“low nuclear grade breast neoplasia family”という概念を紹介。それらは互いに共存し,共通の免疫染色パターンや遺伝子異常が見られ,発生機序としてはlow-gradeのものがきわめてゆっくりと増殖して浸潤癌になると考えられると述べた。
「小葉癌はしばしば進行して発見されることが多いが,そのような小葉癌もこの発生機序から増殖した可能性があるのか」という問いに対し,森谷氏は,「可能性はある。進行した大きな小葉癌であっても一連というよりは,さまざまなところに浸潤巣があり癒合している場合があり,それらは背景にALHなどを認める」と回答。また,東京会場司会の森田氏は,Luminal Aのホルモンレセプターを持ち,非常に進行がゆっくりであるがゆえに長い期間の観察が必要で,20年経っても再発する可能性があることを言及した。
最後に,大阪会場の司会を務めた沢井氏は,4名の講師が提示した症例は,いずれもマンモグラフィでの診断が難しく,トモシンセシスが有用であり,病理学的に見ると共通した特徴が見られたことは,非常に興味深いとまとめた。
