
ホーム
![]() inNavi Suite
inNavi Suite![]() 日立メディコ
日立メディコ![]() 別冊付録
別冊付録![]() 磁遊空間 Vol.20
磁遊空間 Vol.20![]() 手術室にAIRIS Elite IOPを導入しイメージガイド脳神経手術室を構築
手術室にAIRIS Elite IOPを導入しイメージガイド脳神経手術室を構築
![]()
ユーザー訪問
鹿児島大学病院脳神経外科
手術室にAIRIS Elite IOPを導入しイメージガイド脳神経手術室を構築
最新の手術機器と技術を統合し,安全・正確な脳腫瘍手術を提供
鹿児島大学病院脳神経外科は2009年10月,手術室内に日立メディコ社製の永久磁石型0.3TオープンMRI「AIRIS Elite IOP」を設置し,術前および術中のさまざまな画像情報を統合して手術を行うイメージガイド脳神経手術室を開設した。同科は,先進的な技術の導入に積極的に取り組み,約10年前から脳神経外科手術にニューロナビゲーションシステムを取り入れ,安全性と精度の向上に努めてきた。加えて,手術中のMRI撮像が可能になったことで,患者さんの生命予後の改善につながるほか,教育的な効果も得られることが期待されている。オープンMRIを用いたイメージガイド脳神経手術室開設の経緯と手術の実際,今後の展望について,鹿児島大学病院脳神経外科の有田和徳教授と八代一孝講師にお話をうかがった。
 有田和徳 教授 |
 八代一孝 講師 |
 |
全国屈指の脳腫瘍手術数を誇る鹿児島大学病院脳神経外科
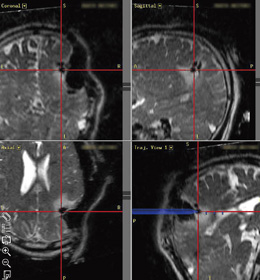
ニューロナビゲーション画像
T2強調像で低信号となる黒い点は,MRI撮像後の精度を検証するために入れた骨蝋。ナビゲーションの精度が保たれていることがわかる。
開設以来30年以上の歴史を持つ鹿児島大学病院脳神経外科は,地域中核病院として高度医療の提供に努め,約10年前からニューロナビゲーションシステムを導入するなど,最先端技術の導入に取り組んできた。2005年に有田教授が3代目教授として就任以後は,そうした取り組みをさらに加速し,着実に臨床実績を伸ばしている。
有田教授は,1995年に広島大学脳神経外科助教授に就任し,その後,2度にわたる北米への留学などを経て現在に至る。手術では,ナビゲーション下手術,キーホール(鍵穴)手術,内視鏡下手術,経鼻的経蝶形骨洞手術といった,患者QOLの向上に貢献する低侵襲治療にいち早く取り組み,これまでに,間脳下垂体部腫瘍の経鼻的経蝶形骨洞手術の経験総数は700件以上,脳腫瘍手術全体では1200件以上という実績を持つ。鹿児島大学病院脳神経外科では,これらの治療法のほかに,悪性腫瘍,良性腫瘍,脳卒中・脳血管障害,機能的脳神経外科疾患などのグループに分かれて,新しい治療法の開発に向けた研究が行われている。
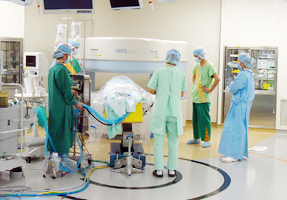
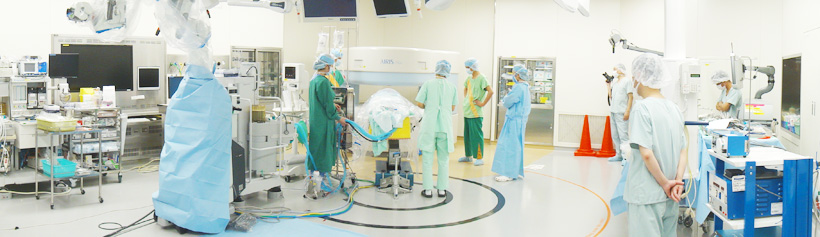
また,外来患者数,入院患者数,手術数は,この数年で飛躍的に増加。特に,確実で低侵襲な手術は患者さんの早期退院につながり,結果として手術数が2005年は約150件だったのに対し,2009年には294件と倍増した。中でも,2008年の脳腫瘍の手術数は全国5位,九州では1位という実績を誇るほか,脳血管内治療においても着実に手術数が増加している。さらに,悪性腫瘍については,手術と定位放射線治療などを組み合わせた集学的治療に積極的に取り組んでいるが,手術の安全性と根治性のさらなる向上をめざして,2009年10月には,手術室内に永久磁石型0.3TオープンMRI「AIRIS Elite IOP」(日立メディコ社製)を備えたイメージガイド脳神経手術室を開設した。
脳腫瘍の摘出率の向上をめざし手術室へのMRI導入を要望
イメージガイド脳神経手術室は,さまざまな最先端の機器や技術を統合して,形態と機能の両面から脳の状態を確認し,できるだけ機能を残しつつ低侵襲かつ高度な手術を行うことをコンセプトとしている。そのためのシステム構築を行うにあたり,最大の課題はMRIの導入であった。MRIは広い設置スペースを要するほか,磁場の影響下では安全性の確保に細心の注意が必要であり,また手術中の撮像には診療報酬が加算されないため,運用コストが大きな問題となる。しかし,有田教授は,「脳腫瘍の手術では,腫瘍を取ると5〜10mmほど脳がシフトし,術前画像を元にしたニューロナビゲーションの位置情報は正確ではなくなってしまいます。より摘出率を上げるためには,術中に撮像したMR画像による位置情報の更新が必要です。摘出率が患者さんの生命予後に直結するので,これは非常に大事なことです」と述べており,課題はあるものの,同科における術中MRIの要望は非常に高かった。
そんな中,鹿児島大学病院では,2009年に予定されていた新中央診療棟の開設に向けて,2007年春頃に設計の最終段階を迎えていた。旧手術室は新中央診療棟にすべて移設されることが決まっており,その中の1室にCTかMRIを設置するプランが持ち上がっていた。これを機会に脳神経外科手術室にMRIを設置すべく,同科の八代講師を中心とした取り組みが始まった。
術中MRIとしての実績を評価しAIRIS Elite IOPを選定
MRI手術室の必要性や実現可能性について病院の理解を得るために,八代講師がまず行ったのは他施設の見学である。この当時,国内で4施設が脳神経外科手術を目的としたMRI手術室を有していたが,八代講師はその中の1つである名古屋大学病院を見学した。名古屋大学病院は,2006年にオープンMRI画像誘導手術室“Brain THEATER”を開設し,日立メディコ社製の永久磁石型0.4TオープンMRI「APERTO」によるイメージガイド下手術を行っている。実際の手術室を見学したことで,手術室の広さや手術の様子などについて具体的なイメージがつかめたことから,病院側に対する説得と並行してMRI装置の選定作業が始まった。
導入するMRIについては,当初,超電導型1.5T装置も候補に挙がっていた。しかし,もし手術室内に1.5T装置を導入するとなると,手術器具に制限が加わり,また,装置そのものも非常に高額なため,採算をとるには手術以外の日常診療でもMRI撮像を行う必要がある。そのためには,手術室の隣にMRI室を用意しなければならないが,MRI装置までの手術台の移動距離が長くなると,安全性の確保にも,より大きな困難が伴うことが予想された。トンネル型のガントリ内に患者さんをポジショニングするのも容易ではなく,手術時間が延長すれば,その分,患者さんやスタッフの負担も大きくなる。幸い,MRI導入の許可は得られたが,このときすでに新病棟の設計は最終段階に入っており,大きな変更は難しい状況になっていた。そこで,MRIは手術室内に設置できることが第一条件となった。
最終的にAIRIS Elite IOPが選定された理由について,八代講師は次のように述べている。
「日立メディコ社のMRIは,これまでに術中MRIとして実績があったことが大きなポイントとなりました。永久磁石型ということで,イニシャルコストはもちろん,ランニングコストも抑えられますし,0.3Tでも十分な高画質が得られます。また,ハンバーガー型で開口高が43cmと高いので,撮像の際に患者さんを中に入れやすく,麻酔科医が容易に確認できることで高い安全性が確保できます。なにより,5ガウスラインが狭いため,以前使っていた手術器具をそのまま使えることも,とても大きなメリットでした。それを前提にできたからこそ,病院側との話し合いの際にも,MRIの導入を強く主張できたということがあります」
一方,MRIを導入しただけでは,同科が理想とする手術システムとして十分とは言えない。そこで,ニューロナビゲーションシステム「Stealth Station TREON plus」(Medtronic社製)や蛍光物質5-Aminolevulinic Acid(ALA)用フィルタなどを搭載した完全同軸光源手術用顕微鏡「OME-9000」(オリンパス社製)なども導入し,現時点で実現しうる最高の手術環境を構築した。
症例:乏突起膠腫のT2強調像(左)と造影T1強調像(右)
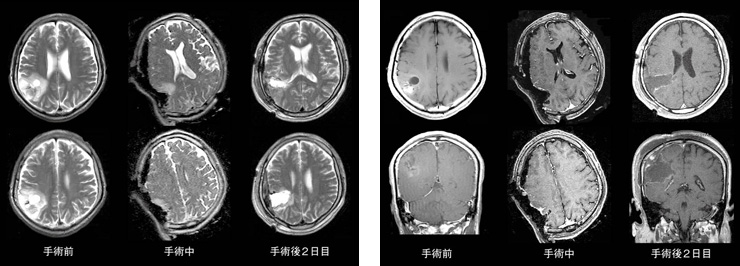
T2強調像では,術中MRIにて摘出腔の前方に腫瘍がわずかに残存している。この後,追加切除を行い,手術後2日目の画像では腫瘍がきれいに摘出されていることがわかる。
施設見学やシミュレーションでMRI撮像時の高い安全性を確保
手術室の開設にあたっては,より快適な手術環境を構築するために,八代講師らが東京女子医科大学病院と東海大学医学部付属病院などを見学に訪れた。MRI撮像を行う際の手術台の移動方法は,施設によって,MRIに向かってまっすぐ押していく方法や,手術台に回転軸を取り付けて頭側を180°回転させて移動させる方法などがあるが,同科では,麻酔器を手術台の足下側の床に固定したままMRIの撮像が可能で安全性の高い回転方式を採用した。また,手術室の広さは12m×8mとし,MRIを部屋の隅に配置して,手術を行うのに十分なスペースを確保した。
さらに,術中MRIに対する共通認識を持つために,脳神経外科手術を担当するスタッフ全員で事前に名古屋大学病院を訪問。MRI撮像の段取りなどを確認した上で,脳神経外科医,麻酔科医,看護師がそれぞれマニュアルを作成し,互いに内容を確認し合いながらシミュレーションを行うことで,MR撮像時の安全性確保に努めた。
AIRIS Elite IOPを用いたイメージガイド脳神経手術の実際
こうした万全の体制のもと,イメージガイド脳神経手術室での第1回目の手術が,2009年10月19日に行われた。以後はほぼ週1回のペースで,3月中旬までに16例の脳腫瘍手術が行われている。適応症例は現在,良性および悪性脳腫瘍であり,そのうち悪性のグリオーマが約80%を占める。基本的には,腫瘍をほぼ取りきって脳がシフトした段階で,MRIにてT2強調像および造影T1強調像の撮像を術中に1回行うが,より高画質な画像を得るために,造影T1強調像の撮像時間は約9分とやや長めに設定している。撮像後は,術中画像と術前の1.5T MR画像とをナビゲーションシステム上でレジストレーションし,術中画像およびフュージョン画像をイメージガイドとして,腫瘍と正常脳との境界が不明瞭な部分や,機能を温存する上での禁忌部位を避けながら,できる限り残存腫瘍を取り除いていく。
また現在,イメージガイド脳神経手術を行うスタッフはほぼ固定しており,脳神経外科医が2〜3名,麻酔科医が1名,看護師はMRI撮像時のみの手伝いも含めて2〜3名でチームが構成されている。撮像中は,万が一に備えて脳神経外科医,麻酔科医,看護師各1名が手術室内に残り,ほかのスタッフは全員外で待機する。現状では,撮像方法やスライス数などについて試行錯誤しているほか,研究的な側面もあるため,撮像準備から手術再開までの時間は45〜60分程度かかっているが,将来的には30分程度に時間を短縮できる見込みだという。
イメージガイド脳神経手術の具体的な進行は,図1〜4のとおりである。
実際に術中MRI撮像を行ってみた印象について,八代講師は「事前に他施設を見学したときには,撮像までの準備がやや煩雑だという印象がありました。しかし,非常に重い専用手術台も,回転軸を改良していただいたおかげで一人で動かせますし,180°回せばちょうどガントリ内に患者さんをポジショニングできるよう設計したので,思っていたよりも簡単にMRI撮像ができています。手術室開設当初は,安全面で最も配慮が必要な麻酔科医のストレスが大きすぎるのではないかという指摘もありましたが,実際にはそれほどでもなかったようです」と説明している。
また,AIRIS Elite IOPの画質についても,「AIRIS Elite IOPでは,皮質と白質の区別がきちんとついて脳の構造がよくわかり,思っていた以上の高画質が得られています。また,最初の頃は,周辺機器の影響で画像にノイズが出ることもありましたが,原因を取り除いてからは安定した画質が得られています」と高く評価している。
図1 術中撮像前
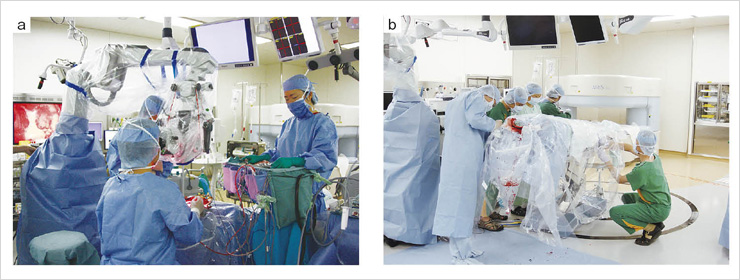
術前の1.5T MRI画像のナビゲーションをもとに,蛍光物質5-ALAで赤っぽく発色する悪性度の強い腫瘍を,完全同軸光源手術用顕微鏡で確認しながら切除していく(a)。
ある程度腫瘍を切除し,脳がシフトしてきた段階でMRI撮像準備を行う(b)。
図2 術中撮像準備
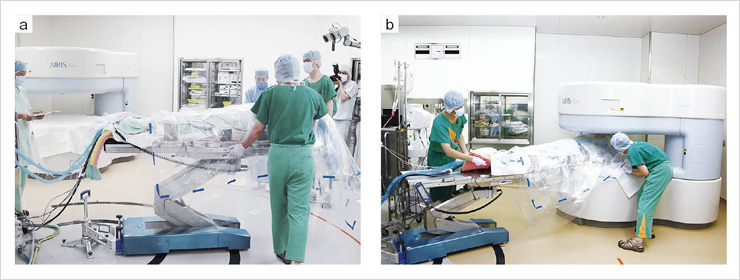
手術台を回転させて,MRIのガントリ内にポジショニングする(a,b)。回転軸を改良したことで,重い手術台を一人で動かすことができる(a)。また手術台の移動は,コードやシーツが引っかかっていることなどに気付きやすいため,あえて手動で行うほか,床には手術台が移動する際の通り道の外側にオレンジ色の線を引き,MRIの5ガウスラインの範囲を茶色で表示して,安全性を確保している。手術室は非常に広く,MRI撮像のない手術も安心して行うことができる。
図3 術中撮像
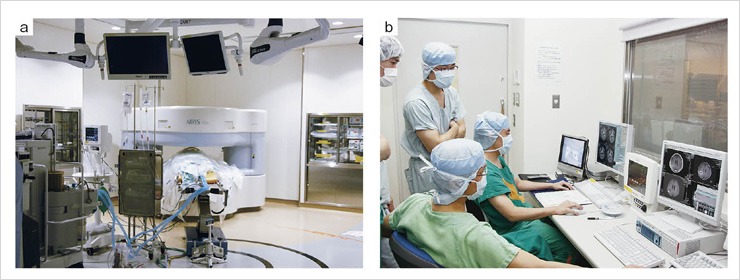
麻酔器と生体モニタを除く電子機器の電源をすべて落とし,MRIを撮像する(a,b)。
T2強調像は約4分,3Dの造影T1強調像は約9分で撮像し,DICOM形式で保存して,ニューロナビゲーションシステムに転送する。
図4 ナビゲーション画像作成後,手術再開
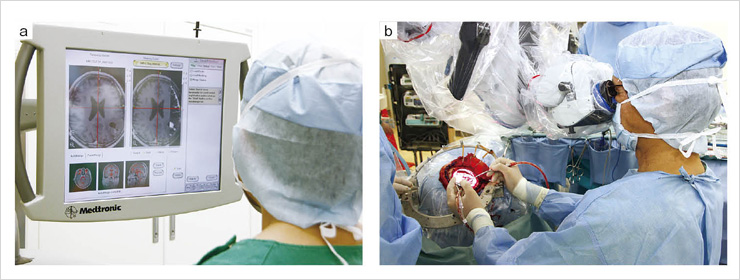
腫瘍を切除した側と反対側の脳の形と,位置合わせのチェックポイントを目印に,術前画像に術中画像をフュージョンしてレジストレーションを行う(a)。術前に撮像したMRトラクトグラフィの画像や,症例によってはPETなどの機能画像を術中画像とフュージョンすることもある。ナビゲーション画像を作成し,禁忌部位などを確認しながら,腫瘍の取り残しがあれば再度腫瘍の切除を行う(b)。
脳腫瘍手術におけるイメージガイドの有用性
脳腫瘍手術におけるイメージガイドの有用性について,有田教授は次のように述べている。
「悪性度の高いグリオーマの中心部分は,腫瘍の色や出血度合いなどから目で見てわかりますが,腫瘍の周辺や良性のグリオーマなどでは正常脳との境界が不明瞭なことがあり,ナビゲーションが頼りです。蛍光色素を使用し,悪性度の高い部分が残っていることはまずないと確認していても,念のために倍量の造影剤を使用して造影MRIを撮像すれば,より確実性が増します。また,それにより,機能障害の頻度もずいぶん抑えられるようになります」
また八代講師も,イメージガイドの意義について,「グリオーマの摘出率が95%を超えると,生存率が向上するとの報告があります。当科の場合,以前は平均80%台後半ぐらいの摘出率でしたが,イメージガイドを用いることで,おそらく90%を超えるようになると考えています」と評価している。
さらに,以前は手術翌日,もしくは数日後にCTやMRIなどを撮像しなければ腫瘍の切除部位の状態が確認できなかったが,術中MRI画像ですぐにフィードバックが得られるため,若い医師の手技の向上にもつながるなど,教育的効果についても有田教授は指摘している。実際に,同科では研修医や学生にも,MRIの撮像中に画像を見せながら手術の状況などを説明しており,理解を深めるために役立っているという。
手術の精度向上と安全性に貢献する新技術の開発に挑む
八代講師は今後の展望として,イメージガイドを用いた頭蓋底腫瘍手術にも取り組んでいきたいと考えている。
「頭蓋底腫瘍は,場所が難しいこともありますが,神経が多く絡んでいるため,なかなか腫瘍を取りきることができません。実際には,ある程度取れればガンマナイフなどで治療できますが,残存腫瘍が大きすぎると,今度はガンマナイフでの治療の適応外になってしまうので,腫瘍をできるだけ小さく残すために術中MRIを活用することは,とても有用だと考えています」
このように,イメージガイド脳神経外科手術システムは,同科で治療を受ける患者さんにさらなる恩恵をもたらす可能性を秘めているが,一方で,まだまだ改善の余地があると,八代講師は話す。例えば,ニューロナビゲーションシステムでは,高精度なレジストレーションを自動で行うための仕組み作りにも取り組んでいる。また,事前に禁忌領域を登録しておいて,その領域に近づきすぎた場合は警告音が鳴るような仕組みについても検討しているという。
いずれにしても,より手術の精度を上げるための取り組みは一歩一歩着実に進められている。技術がさらに研ぎ澄まされていくことによって,同科の理想が実現される日が来ることが待たれる。
(2010年2月8日取材)

鹿児島大学病院脳神経外科
〒890-8520 鹿児島県鹿児島市桜ヶ丘8-35-1
TEL 099-275-5111
http://www.kufm.kagoshima-u.ac.jp/~ns/