
�z�[��
![]() inNavi Suite
inNavi Suite![]() �����f�B�J���V�X�e���Y
���Ń��f�B�J���V�X�e���Y![]() �ʍ��t�^
�ʍ��t�^![]() �V�B�����g�f�f Vol.3
�V�B�����g�f�f Vol.3![]() �����ǃG�R�[�̍ŐV����
�����ǃG�R�[�̍ŐV����
![]()
�����ǃG�R�[�̍ŐV����
Gastroenterological Ultrasound CT�CMRI ����̏����ǒ����g�Ƃ�
���@��Y�ق��i����ȑ�w �����f�f�w �������E�����g����j
�����ǒ����g�̌���
1�j�����ǂ͒����g�����̑ΏۂƂ��ĔF������Ă��邩?
�u�ߔN�̋@��̉��ǂɔ����C�����ǂ������g�̑Ώۑ���Ƃ��Ē��ڂ��W�߂���v�Ƃ����t���[�Y�͂��łɒ��Ȃ��̂ƂȂ����������邪�C����ƂĈ��̃��x���ōL���Տ��ɓ�������Ă���Ƃ͕K�����������Ȃ��̂�����ł���B�����ǂ̒����g�f�f�ɂ�����ő�̉ۑ�͂��̓_�ɂ���C�����@��摜�̉��߂Ɋւ���X�^���_�[�h��ݒ肵�C����Ɋ�Â����ՓI�Ȑf�f�\��L�p���𖾂炩�ɂ��Ă������Ƃ�����C�����Ǘ̈�ɂ�����摜�f�f�@�Ƃ��Ă̒n�ʂ��m�����邽�߂ɕK�v�ł���B��������Z��摜��͂��ł���C����Տ���K�{�̐f�f�c�[���ƂȂ肤�邱�Ƃ́C�������̎{�݂����łɕ��Ă���B
�܂��C���Ń��f�B�J���V�X�e���Y�Ђ̋��^�ɂ��C���N�S���������ŊJ�Â���Ă���u�����ǃG�R�[�Z�~�i�[�v�́C�����ǒ����g�̕��y�ɑ傫���v�����Ă���C�ŋ߂ł͊w��ɂ����Ă������͂̂���摜��ڍׂȉ摜��͂�ڂ⎨�ɂ���@����������B���ɁC�����g�����m�̂��̗̈�ɂ����郌�x���A�b�v�͒��������C����ŁC�����ǂ��g�ŕ]������Ƃ����T�O����Ȃ���t��Z�t�������B
���Ȃ킿�C���݂킪���ł́C�u�����ǂȂ�Č�����킯���Ȃ��v����u�����g�ő唼�̎����͐f�f�ł���v�Ƃ������x���܂ŁC���L���X�y�N�g���������݂��Ă���ƌ����悤�B
2�j�����ǂ̐f�f�@�͒����g�ȊO�ɂ�����
�����ǂ̒����g�f�f�ɑ���@�^�����܂ЂƂ���オ��Ȃ��ԂɁC�f�w�f�f�@�Ƃ��Ă�CT��MRI�͊i�i�̐i���𐋂��CVirtual Endoscopy�i���z�������j�ɑ�\�����悤�ɁC�����Ǘ̈�ɂ����Ă��ϋɓI�ɉ��p�������BFly-through image�ŁC�咰�⏬���̔�����Virtual Endoscopy������C�u���܂�������ǒ����g�ɑ��݈Ӌ`�͂���̂��H�v�Ƃ����^�O���N���Ă��s�v�c�ł͂Ȃ��B����ɁC�����ǂɂ͏]������X����d���e����������������Ƃ������摜�f�f�̃S�[���h�X�^���_�[�h�����݂���B�ł́C�����Ǘ̈�ɂ����Ē����g�i�̊O���j�́C�����̃��_���e�B�ɑ��Ăǂ̂悤�ȗD�ʐ������҂���C����������߂ɂ͉����ǂ�����悢�̂ł��낤���H
���Ȃ݂ɕM�҂́C�����ǂɌ��炸���ׂĂ̗̈�ɂ����āC�u�ꉞ�����g�ł�����Ă������v�Ƃ����������͍D���ł͂Ȃ��B�N�P���Ȃ�����Ɋ��Ҋ����Ȃ��C�Ƃ����C���[�W����������ł���B�����a�@���ł����������t���p��ɕ������悤�ł���C�����ł̒����g�̑��݈Ӌ`�̓O���R�L���������̂��܂��ɂ�����Ă��鋰�ꂪ����B���������E���������C�{�e�ł́C�����g�̓��������������ǎ����̐f�f�ɂ��ďq�ׂ�B
��{��B���[�h�I
1�jCT�CMRI�ƒ����g�̈Ⴂ
CT��MRI�Ƃ͈قȂ�C�����g�ɂ͂�����g�D����\�͂Ȃ��B�u���b�͔��������邶��Ȃ����I�v�Ǝv���邩������Ȃ����C�����ɓV�Ղ�����J�b�v�ɓ���Ċώ@���Ă݂Ăق����B�قږ��G�R�[�ł��邱�Ƃ��킩�邾�낤�B�����C���s�[�_���X�̋��E���Ȃ���C�������C�������ł���B�������C�����g�ɂ͑g�D�\�z����������\�ŕ\�����邱�Ƃ��ł���Ƃ�������������C���ɁC�����ǂł͂��̈З͂��ő���ɔ��������B�����g���́C�a�ς�HE���F���[�y���Ƃ悭�Ή����Ă���CCT��MRI�Ƃ͂��̕���\�ɂ����āC�܂��CX����d���e��������Ƃ͒f�w����������_�ŗD�ʐ������݂���B���������āC���̓��������Ȃ���Β����g�̑��݈Ӌ`�͂Ȃ��ƌ����Ă��ߌ��ł͂Ȃ��B
2�j�̊O���ł��w�\����]�����悤
�����ǂ̒����g�f�f�ɂ́C�����ǂ̑w�\�������鍂������\���v������邱�Ƃ���C�v���[�u�̉��ǂɂ�鑗��M���x�̌���CPulse Subtraction�@��L�ш�̎��g������M���ĉ摜������Differential THI�Ȃǂ̃n�[���j�b�N�C���[�W���O�C����ɂ̓R���p�E���h�Z�@�ł���ApliPure�ȂǁC����M�ɂ�������X�̎�@���傫����^���Ă���B�����̉��ǂɂ��B���[�h�摜�͔���I�Ɍ��サ�C���ׂȕω����`�o�����悤�ɂȂ������Ƃ���C�����ǂɂ����Ă��a�ς�P��“pseudokidney sign”�Ƃ����p��łЂƂ����肷�鎞��͉����̂ɉ߂�����C�ׂ��ȕa���w�I�ω����Ƃ炦�邱�Ƃɂ��C��萳�m�Ȑf�f�����߂��Ă���B�@�킪��������ǂ���Ă��C��������Ȃ���Ή��̈Ӗ����Ȃ��C�܂��ɔL�ɏ����ƂȂ��Ă��܂��B�܂��C���̂悤�Ȏ�@�̊J���ɂ��C�摜�̕���\��N�������C���S���g���Ƃ����P��̃p�����[�^�݂̂ł͕]���ł��Ȃ��Ȃ��Ă���B
�}1 a�͑����݂���i�Uc�C�[�B�xm�j�̐؏��W�{�𐅐Z����20MHz�a�v���[�u�Ŋώ@�����摜�C�}1 b�͓���W�{�̑̊O��12MHz���j�A�v���[�u�ɂ��摜�ł���B����\�Ɋւ��Ă͗��҂͂قړ��������C�摜�Ƃ��Ă͌�҂̕����ނ�������͂�����B���Ȃ킿�C�̊O���ł��������ǍD�ł���C�����g�������摜�ɕC�G����]�����\�Ƃ������Ƃł���B
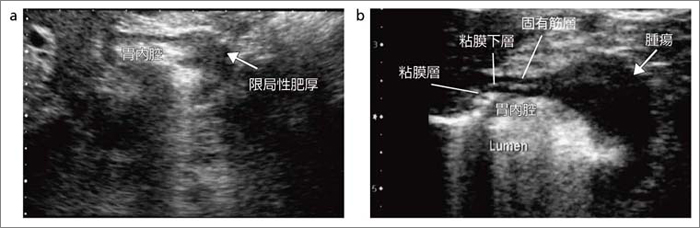
�}2�́C���포���̑O�땔����\��w�������̏c�f���ł���B�ݕǂ�5�w�\���C�H��C�ݕǂƂ͈قȂ����w�\���̔䗦��悷��\��w���ǂȂǂ��悭�\������Ă���B����ɑ��C�}3 a�́C��V��������H�勷��ǂɂ�����H�啔�̏c�f���ł���B�ǂ̔���ɂ����o�������Z�O�����g�ŋ��Ă���B�}3 b�͂��̉��f���ł��邪�C����̎�̂͌ŗL�ؑw�ł��邱�Ƃ����Ăɕ`�o����Ă���B�}4�ɁC�X�L���X�݂���̑O�땔���f���������B�e�w���s���ɔ�����Ă���̂��킩��B
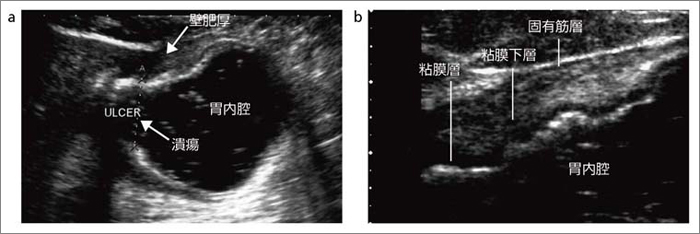
����̐[�B�x��]�������őw�\���̕`�o�͕K�{�ł���B�}5�́C�����݂���i�Uc�C�[�B�xsm�j�̒����g���ł���B��ᇂf������G�R�[��͔S�����w�[�w�ɋy��ł��邪�C�ŗL�ؑw�ɂ͒B���Ă��Ȃ��B�}6 a�͐i�s�݂���i�[�B�xmp�j��3.75MHz�R���x�b�N�X�v���[�u�ɂ��摜�ł��邪�C���ǐ��̕ǔ��������Ƃ������Ƃ����킩��Ȃ��B����C�}6 b�͓���a�ς�7.5MHz���j�A�v���[�u�ɂ��摜�ł���B�S�����w���f�Ă���C�i�s����ł���Ɣ��f�ł���B���̂悤�ɏ������s�ǂȏꍇ�ł��C�ϋɓI�ɍ����g�v���[�u��p���Đf�f�Ɋ�^����摜�邱�Ƃ͉\�ł���C�K���������ꂢ�ȉ摜���f�f���l�̍����摜�ł͂Ȃ��B
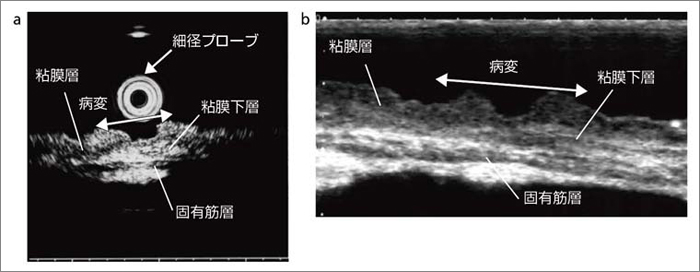
�}1�@�����݂���i�Uc�j�̐؏��W�{
a�F20MHz�a�v���[�u��p�������Z�����g��
b�F�̊O��12MHz���j�A�v���[�u�ɂ�鐅�Z�����g��
�}2�@���포���̑O�땔����\��w�������̏c�f��
�}3�@��V��������H�勷���
a�F�H�啔�c�f���@b�F�H�啔���f��
�}4�@�X�L���X�݂���Ǘ�̑O�땔���f��

�}5�@�����݂���i�Uc�Csm�j�Ǘ�ɂ�����ݑ̉������f��
�}6�@�i�s�݂���imp�j
a�F3.75MHz�R���x�b�N�X�v���[�u�ɂ��ݑ̉������f��
b�F���a�ς�7.5MHz���j�A�v���[�u�ɂ��摜
3�j�����g�v���[�u���g���ׂ�
����Ɍ��炸�C�܂������ǂɌ��炸�C�����g�v���[�u�̎g�p�͗L���ł���B�}7 a�́C�ǐ��ݒ�ᇏǗ�̈݊p�����f���ł���B�݊p�����]�ɁC��ᇂf�����傫�ȕnj����Ǝ��͂̕ǔ����������B�}7 b�́C��ᇎ��ӂ̍����g���j�A�v���[�u�ɂ��摜�ł��邪�C�w�\���͖��ĂŁC�S�����w�̕���ɂ�����ł���C�ǐ���ᇂł��邱�Ƃ��킩��B
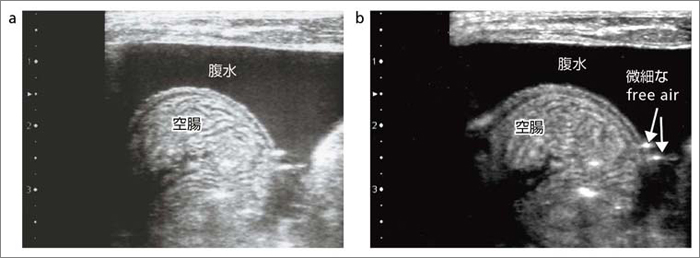
�}8 a�́C�\��w����ᇐ��E�̃R���x�b�N�X�v���[�u�ɂ��摜�ł���B�\��w�������̕ǔ���ƁCfree air�炵���_�G�R�[���`�o����Ă��邪�C���E���ʂ̐f�f�ɂ͎���Ȃ��B�}8 b�́C���Ǘ�ɂ�����\��w�������̍����g�v���[�u��p�����摜�ł��邪�C���E���ʂ����Ăɕ`�o����Ă���B
���̂悤�ɁC3MHz�O��̃R���x�b�N�X�v���[�u�ł͕a�ς̌��o�͉\�ł�����̂́C�K�������f�f�ɑ���摜��������Ƃ͂�����Ȃ����߁C�����g�v���[�u��ϋɓI�Ɏg�p���ׂ��ł���B�M�҂����C��̎���́C�u�����g�v���[�u�͏������邢�͕\�ݑ����f�邽�߂̂��̂ł���v�Ƌ���������C�ŋ߂̍����g�v���[�u�́C���o������̊ώ@�ɂ��\���ɉ��p�ł���B
�}7�@�ǐ��ݒ��
a�F�݊p�����f��
b�F��ᇎ��ӂ̍����g���j�A�v���[�u�ɂ��摜
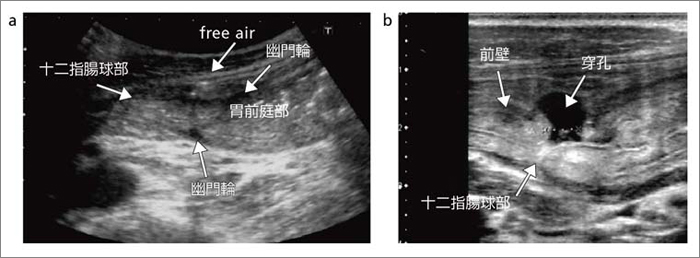
�}8�@�\��w����ᇐ��E
a�F3.75MHz�R���x�N�X�v���[�u�ɂ��O�땔�i�\��w�������j�c�f��
b�F7MHz���j�A�v���[�u�ɂ��\��w�������c�f��
4�j�LjȊO�ɂ����ӁI
�ǂ̑w�\����]�����邱�Ƃ������ǂ̒����g�f�f�ɍł��d�v�ł���C���̃��_���e�B�𗽉킷�钴���g�̗��_�ł��邪�C���O�̋��E�C����ɂ͕NJO�Ɋ�������邱�Ƃ��f�f�ɖ𗧂B�}9 a�́C�w���R�o�N�^�[�s���������ɂ�钹���݉��Ǘ�̈ݑO�땔�c�f���ł���B�ǂ̌��݂�w�\���Ɉُ�͂Ȃ����C�S���ʂ̉��ʂ������ł���C�}9 b�̓����������悭���f���Ă���B�}10�́C�㒰�Ԗ������iSMA�j�nj�Q�Ǘ�̏\��w���������c�f���ł���B�哮���Ə㒰�Ԗ������ɋ��܂ꂽ���o�̋������ƁC���̌����̓��o�g�����`�o����Ă���C���A���^�C���̊ώ@�ł͓��e���̒ʉ߂͌����Ȃ������B
�}11�́C��s�����e�����̏c�f���ł���B�ǂ̕������C�e������ѕ��ƂƂ��ɁC���͎��b�D�̔�����`�o����Ă���B�e������ٕ����E�Ȃǂ̏ꍇ�́C�ǂ��̂��̂̕ω������͂̕ω���]�����邱�Ƃ��f�f��d�v�ł���B
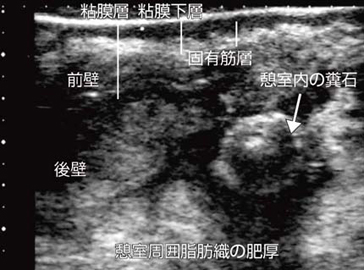
�}12 a�́C�������E�Ǘ�ɂ����鍂���g�v���[�u�ɂ��摜�ł���B�������ɔ��ׂȓ_��G�R�[�������C������������ł��邱�Ƃ��킩��B����C���ꕔ�ʂɂ����ă_�C�i�~�b�N�����W����⋷�����C���Q�C����Ⴍ�����摜���}12 b�Ɏ����B�����̍����͕]������ƂȂ������C�����ǂ̟����ɕt����������������free air���C���͂�����ƔF���ł���B
��ʂɁCfree air�̌��o�ɂ�CT���ł��D��Ă���Ƃ���邪�C���̂悤�ȏ����ȋC�A��CT�ŔF�����邱�Ƃ͍���ł���i�����g�̓\�i�]�C�h�̑傫���̃o�u�������o�\�I�j�B�܂��C���̂悤�ɖړI�ɉ����ăQ�C����_�C�i�~�b�N�����W�߂��邱�Ƃ�1�̃R�c�ł���B
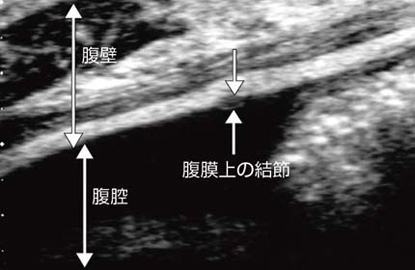
�}13�́C�咰����̕����d��ɂ�镠����̌��߂ł���B��������l�ɁC���̃��_���e�B�Ō��o���邱�Ƃ͕s�\�ɋ߂��B
�}9�@�����݉�
a�F�ݑO�땔�c�f���@b�F�ݑO�땔��������
 �}10�@�㒰�Ԗ������nj�Q�Ǘ�ɂ�����\��w���������c�f�� |
 �}11�@��s�����e�����̏c�f�� |
�}12�@�������E
a�F�����g�v���[�u�ɂ��摜
b�F���ꕔ�ʂŃ_�C�i�~�b�N�����W�������C�Q�C����Ⴍ�����摜
�}13�@�咰����Ǘ�Ɍ���ꂽ�d�퐫�̕�������
���҂����V������@
�ȏ�C����\�̍����������f�f�������ǒ����g�̊�{�ł��邱�Ƃ��q�ׂ����C����ɁC������҂����V������@�Ƃ��āC���e�����g��3D�\������������B���e�����g�Ɋւ��Ă͌��݁C�\�i�]�C�h�̕ی��K�����̎�ᇂɌ��肳��Ă��邽�ߖ{�e�ł͊������邪�C��X�̎�����a�Ԃɂ����鉞�p���\�ł��邱�Ƃ����炩�ƂȂ��Ă���B
3D�\���ɂ͂������̎�@�����݂��邪�C���̂̕\�ʂ��ώ@����ꍇ�ɂ́C�\�����������E�����Ăɕ�������Ă��邱�Ƃ��d�v�ł���C�r���Ɉ͂܂ꂽ�َ��͂��̓_�ŗ��z�I�Ȋ��ɂ���ƌ�����B�����ǂł͊Ǎo���ɐ��𒍓��i���p�j������̊��邱�Ƃ��\�ƂȂ邪�C���C�A���̂��̂̔��˂�T�C�h���[�u�C�̕\������̑��d���˂Ȃǂ������ǂ����O���邱�Ƃ͕K�������e�ՂłȂ��C�Q�C����_�C�i�~�b�N�����W�Ƃ����������ݒ�ɂ��H�v��v����B����C��߂������e�܂̓����ɂ�肱���̖��_���y�����邱�Ƃ��\�ł���C�Ǎo���e���ł�3D�\���́C�a�ό`�����萳�m�ɔ��f������@�Ƃ��ėL�p�ł���B
���Ń��f�B�J���V�X�e���Y�Ђ́uAplioXG�v�ɓ��ڂ���Ă���4D�R���x�b�N�X�v���[�u�́C�v���[�u���@�B�I�Ɉ�葬�x�Ő���ĎO�����f�[�^�����W������̂ł��邪�C�����́C��ɒ��S���g����5.0�i�n�[���j�b�N�\���jMHz�̃v���[�u��p���Ă���B���A���^�C���������掿���D�悳��邱�Ƃ���Csingle sweep�isweep angle�F60�`75°�j�Ńf�[�^�����W���C���̌�3D�摜���č\������B�Ǎo���e���s�����ꍇ��cavity�i�������]�j�\����p����B�}14�͐���Ȉݑ̕���]��3D�\���C�}15�͒��ǏǗ�ɂ������3D�\���ł��邪�C��������������Ăɕ`�o����Ă���B
![�}14�@����Ȉݑ̕���]��3D�摜](images/z14.jpg) �}14�@����Ȉݑ̕���]��3D�摜 |
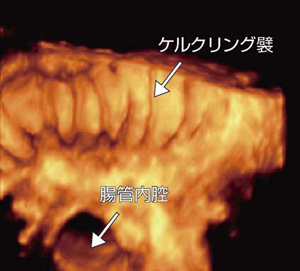 �}15�@���ǏǗ�ɂ�����g������������3D�摜 |
�����ւ̊���
�ȏ�C��X�̃��_���e�B���C�y�Ɏg�p�\�Ȃ킪���ɂ�����C�����ǒ����g�̑��݈Ӌ`�𒆐S�ɏq�ׂ�����ł���B�a���̒���C�g�̏����̔c���ɂ���ĉ\���̍��������𐄒肵�C�K�v�ŏ����̌������s���Đf�f���m�肷��Ƃ����̂͐f�f�w�̊�{�ł��邪�C�^�ɂ���𗝉������H���邱�Ƃ͕K�������e�ՂłȂ��B���̓_�ł��C�����g�����̒��f��Ƃ��ď����Ǘ̈�ł��ϋɓI�ɉ��p�����悤�ɂȂ�C�������I�Ŋ��҂ɗD������Â��W�J�ł���͂��ł���B�܂���ʂɁC�u�����g�̓X�N���[�j���O�CCT��MRI�͐����v�Ƃ����C���[�W���������C�g�����Ȃ����ƂŁC�����g�͑��̃��_���e�B�𗽉킷��f�f�\�����҂ł���B
����C�����g���������̑��݈Ӌ`���ێ��������邽�߂ɂ́C�u���ׂȕω��̕`�o�v�Ɓu�@�\�̕]���v���L�[���[�h�ɂȂ�̂ł͂Ȃ����Ǝv���Ă���B�����ɁC�����g�ɓ��L�Ȍ��_�̍������d�v�ȉۑ�ł���C�̏����ɍ��E���ꂸ�C���ׂĂ̕��ʂō�����\�ȉ摜��������悤�ȋ@��̊J�����ɖ]�܂��B