R & D Report
頸動脈MRプラークイメージングの臨床評価と展望
頸動脈プラーク性状予測と病理標本との比較検証を実施
小笠原邦昭(岩手医科大学脳神経外科学講座)
2013-4-26

小笠原 邦昭 教授
動脈硬化による頸部頸動脈狭窄は,脳梗塞・一過性脳虚血発作の原因・リスク因子として注目されており,近年,食生活の欧米化などに伴い増加傾向にある。頸部頸動脈狭窄の治療は,神経症状の有無や狭窄の程度・性状により異なるが,CEA(頸動脈内膜剥離術)やCAS(頸動脈ステント術)による外科的治療が選択されることが多い。治療方針の決定においては,頸動脈プラークイメージングが必須となる。特にMRIでは,頸動脈プラークの性状診断や脆弱性の評価が可能で,治療法決定の要となる術前診断への応用が期待されている。
日立メディコ社はMRプラークイメージングの可能性にいち早く注目し,2009年より岩手医科大学超高磁場先端MRI研究所の佐々木真理教授との共同研究を開始した。同社の体動補正法であるRADARを用いたMRプラークイメージングの手法や撮像法の標準化が提唱され,プラーク性状解析ソフトウエアも開発された。さらに,同大学脳神経外科の小笠原邦昭教授のもとで臨床応用とその評価が行われ,臨床的有用性の検証が進められている。
そこで今回,日立メディコ社の共同研究施設を探訪し,研究内容を紹介する巻頭新企画として,MRプラークイメージングについて小笠原邦昭教授にお話をうかがい,外科医として,きわめてプラクティカルな視点から,MRプラークイメージングを展望していただいた。
●頸部頸動脈狭窄の病態と治療の現状
─頸部頸動脈狭窄症は最近,脳梗塞の原因として注目されています。どのような病態で,どのような治療が行われているのでしょうか。
小笠原:頸部頸動脈の分岐部に動脈硬化性粥腫(プラーク)が形成され,血管狭窄を生じるのが頸部頸動脈狭窄です。脆弱な不安定プラークが頭蓋内血管に飛んでいくと,脳梗塞を起こす原因になります。そして,この塞栓源タイプは,繰り返し脳梗塞を起こす可能性が高いのです。
1952年にアメリカで,脳梗塞を予防するための外科的治療としてCEAが初めて行われました。1990年代には,薬物療法とCEAを比較する大規模なランダマイズドスタディ(NASCET,ACAS)が欧米で実施され,CEAの有効性を証明するエビデンスが認められ,日本でも盛んに行われるようになりました。
一方,超音波やMRIなどの画像診断の発展により,非侵襲的に早期に頸動脈狭窄症が発見されるようになったことで,治療法もより侵襲の少ないCASが適応されることが増えてきます。日本では,2008年4月から保険適用となりました。しかし,CEAとのランダマイズドスタディ(SPACE,CREST)では,CASの方がCEAより有効という結果は出ていません。最近では,患者さんの病態によって,それぞれのメリット,デメリットを見極めて選択することが必要だという考えが主流になっています。そこで,これらの治療の適応を選択する手法として,MRプラークイメージングが注目されるようになったわけです。
●MRプラークイメージングの意義
─MRプラークイメージングで何がわかるのでしょうか。
小笠原:CEAやCASにおいて,内科的治療に優るためには,合併症率をいかに抑えるかということが最大のテーマとなります。合併症で最も多いのが,脂質あるいは血栓が飛ぶ塞栓性合併症です。それを事前に見極めるために,超音波やCT,MRIを用いたプラークの性状診断が行われています。
プラークイメージングにおいては,線維・脂質・出血をいかに区別できるかが重要となります。その点,MRプラークイメージングは,出血や脂質が高信号で描出されるため,これらを明瞭に区別することができます。それにより,CEAやCASの塞栓性合併症の予測が可能となり,治療法の選択に有用な情報を提供すると言われています。
─塞栓性合併症のリスクが高い不安定プラークと判断された場合,どのような治療法が選択されるのでしょうか。
小笠原:無症候性の頸動脈プラークの場合は,まずスタチン製剤などの内科的保存療法が適応されます。無症候でも狭窄率が一定以上で,かつリスクの高い不安定プラークの場合,外科の立場からは積極的にCEAを選択します。症状がある場合は,CEAまたはCASを行います。しかしCASの場合,リスクの高い不安定プラークでは,ステント挿入時にプラークが破綻し,脳動脈塞栓を誘発したり,補足フィルターの目詰まりを起こしたりする合併症が問題になるので,その判断のためにプラークの性状診断が必要になるわけです。加えてCASでもCEAでも,術中にそれぞれのリスク回避の対処法があるので,どちらの方法を選ぶにしても,術前のMRプラークイメージングは重要な判断基準と言えます。
●MRプラークイメージングの標準化と定量化
─日立メディコと佐々木真理教授の共同研究の成果
─岩手医科大学では,佐々木真理教授が日立メディコ社とMRプラークイメージングの共同研究を進めています。共同研究の成果である標準化MRプラークイメージングおよびプラーク性状の解析ソフトウエアについての評価をお聞かせください。
小笠原:佐々木先生と日立メディコ社の共同研究では,MRプラークイメージングの標準化案(SE/FSE法,T1WI/PDWI/T2WI,心電図同期に代えてself-navigated radial scanで体動補正など)に則って,同社製1.5T MRI「ECHELON Vega」で撮像しています。同社の体動補正法である“RADAR”を用いることで,明瞭なプラークの描出が可能となり,線維・脂質・出血など,プラークの性状をはっきりと判別することができます(図1)。
T1WIの撮像法としては,SE法のほかに,心電図同期black-blood-FSE法やMP-RAGE法,3D-TOF法などがありますが,日立メディコ社との共同研究における画像が最も描出能に優れていると思います。標準化MRプラークイメージングは,安定した高いコントラストで短時間に撮像できるため,多くの施設で容易に実施することができるという大きなメリットがあります。また,これは,多施設共同研究などを実施する際にも重要なポイントになると思います。
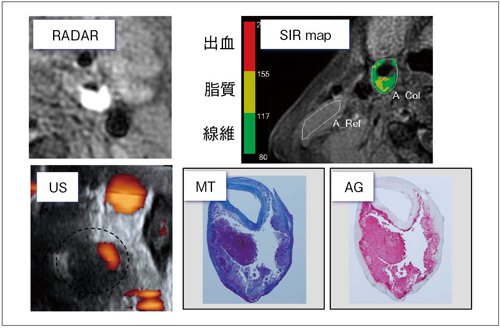
図1 RADAR,SIR mapを使った頸動脈プラークMRI
US,病理切片との比較研究など,基礎的な成果が積み上がりつつある。
RADAR:radial data acquisition regime,SIR:signal intensity ratio,US:ultrasound,MT:Masson’s trichrome,AG:Antiglycophorin-A
●MRプラークイメージングの臨床的有用性の検証
─MRプラークイメージングに基づく病理標本分類と術中経頭蓋ドプラ法との対比
─脳神経外科ではMRプラークイメージングの臨床的エビデンスを検証するスタディを行っているとのことですが,具体的にお聞かせください。
小笠原:佐々木先生は,MRプラークイメージングの画像所見を病理所見と比較して,プラーク性状の鑑別における感度・特異度について良好な結果を出しています。一方,われわれは第一段階として,実際の手術標本でMRプラークイメージングに基づいた病理標本分類を行い,術中の経頭蓋ドプラ法で塞栓症の発生をとらえて相関を検証する研究を実施しています(図2)。CEAの適応選択の際に,本当に線維と脂質と出血を分ける意味があるのかというデータを出しています。この研究結果については,2013年の夏までに発表する予定です。
この研究で,脂質あるいは出血は分類すべきであり,プラークが飛びやすいという結果が出れば,第二段階として,佐々木先生と日立メディコ社の開発したMRプラークイメージングと,従来の心電図同期black-blood-FSE法,MP-RAGE法,3D-TOF法の4種類について術中の塞栓性合併症のデータと比較し,それぞれの感度・特異度を調べることができます。今年の夏までに120症例のデータを集めて解析し,どれが一番精度が高いかを検証して,2014年の夏までに学術誌に投稿する予定です。その際は, MRプラークイメージングの客観的な読影法の標準化も必要だと考えています。
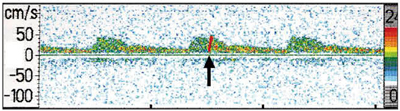
図2 術中経頭蓋ドプラにて検出された塞栓子(↑)
(小笠原教授ご提供)
●MRプラークイメージングの展望
─MRプラークイメージングの今後について,どのようにお考えですか。
小笠原:将来的には日本で,MRプラークイメージングによる狭窄率や性状診断の方法論について,多施設共同研究を実施する可能性も考えられます。その時は,佐々木先生たちが進めている撮像法や読影法の標準化が非常に重要な要素になることは明らかです。画像の標準化は欧米では不可能で,日本でしかできないことです。われわれ脳外科医を納得させることができる結果が出ることを期待しています。
(2013年1月30日取材)
小笠原 邦昭(岩手医科大学脳神経外科学講座教授)
1984年 弘前大学医学部卒,同年 東北大学脳神経外科入局。94年 広南病院(仙台市)脳神経外科病棟医長。98年 岩手医科大学脳神経外科学講座講師,2001年 同助教授。2008年〜現職。
