総論:医療機関が取り組むべき線量管理のノウハウ
竹井 泰孝
2019-10-9

2019(平成31)年3月11日に医療法施行規則を一部改正する省令(以下,改正医療法施行規則)が公布され, 2020(令和2)年4月1日より医療放射線の線量管理・記録が義務づけられることになった1)。本稿では改正医療法施行規則で示された線量管理・記録について,「医療放射線の適正管理に関する検討会(以下,検討会)」の議論の内容や改正医療法施行規則の条文,関連通知などの内容を含めて解説する。
改正医療法施行規則で求められる線量管理・記録
線量管理・記録の対象となる医療機器などとして,医療法施行規則では厚生労働大臣の定める放射線診療に用いる医療機器,陽電子断層撮影診療用放射性同位元素,診療用放射性同位元素の3種の装置が明示され1),このうち厚生労働大臣が定める放射線診療に用いる医療機器として,移動型デジタル(アナログ)式循環器用エックス線透視診断装置,据え置き型デジタル(アナログ)式循環器用エックス線透視診断装置,エックス線CT組合せ型循環器エックス線診断装置,全身用エックス線CT装置,エックス線CT組合せ型ポジトロンCT装置,エックス線CT組合せ型SPECT装置の8装置が示された2)。
また,被ばく線量が相対的に高いエックス線CT装置や血管造影に用いる循環器用エックス線透視診断装置を用いた検査は,線量などの記録を行うべき検査として規定された。これは,これまでにエックス線CT装置や血管造影に用いる循環器用エックス線透視診断装置による検査で過剰被ばくによる脱毛などの健康被害,放射性医薬品を用いた検査で過剰投与例などが報告されており,これらの検査に対しては診断参考レベル(diagnostic reference level:DRL)に基づいた線量管理,投与量管理を行っていくことが定められた。
国際放射線防護委員会(International Commission on Radiological Protection:ICRP)はPublication 135において,これらの検査の線量管理に用いられるDRLを「調査のためのレベルの一種であり,容易に測定される量,通常は空気中の吸収線量,あるいは単純な標準ファントムや代表的な患者の表面の組織等価物質における吸収線量に適用されるもの」であり,標準的な体格の患者に対してある特定の手法によって患者が受ける線量,または投与放射能量が著しく高いか低いかを示す目安として使用することを意図したものと定義している3)。また,DRLは患者個々の被ばくを制限する線量限度ではなく,臨床的な必要性があれば超過することも容認される。
DRLは線量分布の75パーセンタイル値で設定されることが多く,各医療機関は自施設の放射線診療によって患者が受ける線量がこの値を超過している場合には,著しく高すぎる線量を使用していることを認識し,撮影プロトコールの見直しなどの線量最適化に向けた検討を行うことが求められる。なお,線量管理・記録の対象とされていない放射線診療装置については,各医療機関が必要に応じて医療被ばくの線量管理・記録を行うことが望ましいとされている。
各医療機関がDRLに基づいた線量管理を行うためには,まずは自施設の放射線診療によって患者が受ける線量の代表値を把握し,評価することが必要となる。なお,ここで述べる線量の代表値とは,自施設の線量分布の中央値を示す。
自施設の線量代表値を把握するためには,自施設で実施している放射線診療の線量値を収集することが必要となる。Publication 135では,自施設の代表値を得るためには少なくとも20例,可能であれば30例の標準体格患者のデータを収集することを求めている2)。しかし,20~30例の標準体格患者の線量データを集めるには,必要となる症例数よりも多くの患者の線量データ収集が必要となる場合もあり,検査実施件数が多い施設では,線量データの電子的収集が有用となるかもしれない。
なお,医療放射線の線量管理や線量記録に関する規定は2020(令和2)年4月1日より施行されるが,線量表示機能を有しない放射線診療に用いる医療機器については,当分の間,医療被ばく線量の記録を行うことを要しないとの経過措置が設けられている1)。
DRLに基づいた医療被ばくの線量管理・記録
2019(平成31)年3月11日の改正医療法施行規則の公布に合わせ,翌日には改正医療法施行規則の施行に関する厚生労働省医政局長通知(医政発0312第7号)が発出された4)。この通知において医療被ばくの線量管理とは,「関連学会等が作成したガイドライン等を参考に,被ばく線量の評価及び最適化を行うこと」と定義されている。しかし,「関連学会等が作成したガイドライン等」が具体的に何を示しているかは,追って発出される通知文を確認するまでわからない。参考までに,現在公開されている関連学会などが策定した放射線診療に係るガイドラインなどの一覧を表1に示す。

各医療機器の線量管理の具体的手法に関し,検討会で行われた議論の中では,「DRLに基づいた線量管理を基本とし,線量最適化の手順を明示すること」や,「血管造影ではDRLに基づく線量管理に加え,自ら血管造影検査を行う医師が,実際の診療において遵守すべき線量最適化の原則を明示する」ことが示されている。このうち線量最適化の手順として,「いつ,どのような方法で実施するか」を明示することが示されている。
前述の線量最適化の手順の具体的な内容として,筆者は,日本医学放射線学会が策定した「エックス線CT被ばく線量管理指針」5)に示されている最適化の手順が参考になると考えるが,詳細については追って発出予定の通知で確認を願いたい。
検討会が示した指針案では,線量記録の基本方針として CTは“DLP”,血管造影は“入射表面線量”,核医学は“薬剤投与量”が記録すべき値であり,これらを記録することによって後ろ向きに患者被ばく線量を逆算することが可能であると述べている6)。
また,線量記録の具体的手法の例として,日本放射線技術学会が作成した「診断参考レベル運用マニュアル」が示されており,CTや血管造影では装置に表示されるDLPや入射表面線量,核医学では薬剤の種類や測定器や計算によって求めた実投与量が記録すべき値と明示されている7)。
これらの方法によって得られた医療被ばく線量の値を記録する媒体として,医政局長通知ではカルテ,照射録もしくはエックス線写真と規定しており,さらに電子的な記録についても認められている。また,核医学検査についてはRI使用記録簿などに患者を特定できる形で被ばく線量(実投与量)を記録している場合,それらを線量記録とすることができると示している。つまり,改正医療法施行規則における医療被ばく線量記録は,頭部MRI撮影加算や画像診断管理加算3などの診療報酬に対する加算要件とは異なり,医療被ばく線量記録媒体としての線量管理システム導入を必須要件としていない。まずは厚生労働省から発出予定の通知で線量管理・記録についての詳細情報を確認し,自施設の方針や実態に沿った線量管理・記録方法を検討されることを強く推奨する。
装置表示値を用いた線量管理
現在,各医療機関では膨大な数の放射線診療検査が実施されており,すべての放射線診療の線量データを手入力で記録していくことは現場担当者の負担増にもつながる。
2012(平成24)年以降に国内で販売されたエックス線装置は,機器への線量表示が日本産業規格(Japan Industrial Standard:JIS)の要求事項として規格化されており,さらに線量表示情報を医用画像機器の標準通信規格であるDigital Imaging and Communications in Medicine (DICOM)の線量構造化レポートであるRadiation Dose Structure Report(RDSR)としてオンライン出力できる装置も存在する。JISで要求されているエックス線装置の線量表示機能を表2に示す。
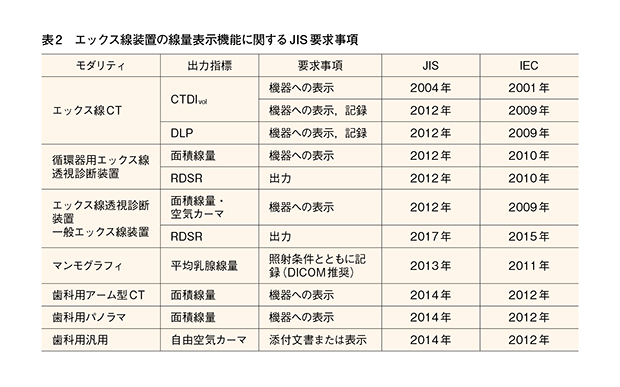
現在,RDSRは循環器用エックス線透視診断装置,エックス線透視診断装置,一般エックス線装置に対してのみの要求事項となっており,医療被ばくの最も大きな要因となっているエックス線CT装置の要求事項には含まれていない。そのため一部の線量管理システムではRDSRだけでなく,DICOMのタグ情報やModality Performed Procedured Step(MPPS),PACS画像からのDose Reportを読み取るなど,複数の手法を用いてエックス線CT装置に表示される線量情報の電子収集を行っている。
また,循環器用エックス線透視診断装置は面積線量もRDSRとして出力することが可能である。JISでは面積線量の表示単位としてGy・cm2を用いることが望ましいと記述しているが,装置によってさまざまな表示単位が用いられているため,異なる装置間で面積線量を比較する際には注意が必要である。
これらの線量表示値はあくまでも表示値であり,患者が受けた線量を直接示したものはない。ICRPはPublication 135において,装置の線量表示値を利用した線量管理システムを用いて医療被ばく線量管理を行う際には,事前に装置の線量表示値の定義や精度を確認し,必要に応じて線量管理システムにデータを転送する前に線量表示値の修正を行うことを求めている3)。そのためには装置導入時や定期点検などの際に線量計を用いた測定を行い,装置線量表示値の精度を確認しておくことが必要である。
まとめ
今回の改正医療法施行規則によって医療被ばくの正当化,最適化の方策が医療安全のための体制確保の一つとして位置づけられ,組織として医療放射線の適正利用を考えていかなければならない時代が到来した。これまでは放射線防護に関心を持つ一部の医師や診療放射線技師個人の絶え間ない努力により,自施設の医療被ばくの正当化,最適化がなされてきたが,これからは医師や歯科医師,診療放射線技師が医療放射線安全管理責任者となり,自施設の医療被ばく管理体制を構築していくことが求められる。
今後,改正医療法施行規則施行に係る詳細事項は厚生労働省から発出される予定となっているが,まずは自施設の医療被ばく管理体制を構築し,線量記録方法の検討や収集した線量データの活用,さらに患者への線量データ提供などの情報共有の方針策定,さらに医療スタッフへ対する医療放射線防護教育をどのように行っていくかなど,2020(令和2)年4月の改正医療法施行規則施行に向けて準備すべきことが数多く存在する。
まずは医療放射線管理・記録を行う上で,自施設で何ができるのか,何ができないかを明らかにし,医療被ばく管理組織で今後の対応策をしっかり検討していくことが必要である。
●参考文献
1)厚生労働省 : 医療法施行規則の一部を改正する省令(厚生労働省令第21号). 2019.
2)厚生労働省 : 厚生労働省告示第61号. 2019.
3)ICRP : Diagnostic reference levels in medical imaging. ICRP Publication 135. Ann. ICRP, 46・1, 2017.
4)厚生労働省 : 医療法施行規則の一部を改正する省令の施行等について(医政発0312第7号), 2019.
5)日本医学放射線学会 : エックス線CT被ばく線量管理指針. 2015.
http://www.radiology.jp/content/files/20150418_x-ray_ct_guideline.pdf
6)厚生労働省 : 医療放射線の安全管理のための指針(案)について. 第7回医療放射線の適正管理に関する検討会,2018.
7)日本放射線技術学会 : 診断参考レベル運用マニュアル. 2019.
https://www.jsrt.or.jp/data/wp-content/uploads/2019/05/c1e3a6bb5ef3a09ab7cb355567544860.pdf
竹井 泰孝(たけい やすたか)
1988年川崎医療短期大学卒業後,浜松医科大学医学部附属病院放射線部入職。2016年金沢大学大学院博士後期課程修了。2017年から現職。日本放射線技術学会代議員,同学会プログラム委員,同学会放射線防護部会委員,医療被ばく研究情報ネットワーク診断参考レベル策定WG委員,医療被ばく研究情報ネットワークDRL改訂WG,CT,IVR-PT委員を務める。
- 【関連コンテンツ】
