患者説明状況を含めた未読既読管理
櫻井 直樹(山形県立中央病院 外科,医療安全部)
山形県立中央病院 × 所見作成支援ソフトウェア EV Report(PSP)
2020-7-8

はじめに
画像診断レポートとは,撮影された画像を放射線科医が読影をして,異常を含めた所見を依頼医に知らせる目的で作成されるものである。依頼医がレポートを見落としたことで,記載された異常に気づくことが遅れた事故は,多くの病院で報告されている。当院でもCTの画像診断レポートの見落とし事故が発生したため,その対策を検討することになった。2019年1月に電子カルテシステム(NEC社)と画像診断レポート用の所見作成支援ソフトウェア(PSP社EV Report)が更新される機会をねらって,既読管理に特化したシステムの導入を行うことにした。
画像診断レポートが見落とされる要因の検討
まず従来使用していた画像診断レポートについて検討を行った。それまでの画像診断レポートは,上段に所見欄,下段に診断欄の順であり,おのおののボックス内でスクロールする形になっていた。ボックスの大きさは決められているため,スクロールをしないとすべて読むことはできなかった。緊急性のある異常所見は放射線科医が依頼医に直接電話連絡をしていたが,緊急は要しないものの精査や経過観察が必要な項目については,所見欄に記載するのみであり,放射線科医の強調したい部分が伝わりづらい状態であった。
また,当院では放射線科医のマンパワーと画像撮影件数(2019年はCT検査3万313件,MRI検査6167件)の兼ね合いで,読影予約が2か月以上先まで空いていないこともあった。そのため依頼医は,特に依頼目的の部位について自分なりに読影・判断して治療を進めることが多くなっていた。結果として,患者に説明をした後にレポートが作成されることが多くなり,レポートが作成されたことがわからない(該当患者の電子カルテを開かないので気づかない),依頼目的以外の異常所見の記載の存在に気づきづらい,ということが明らかになった。
さらに,当院では画像診断レポートシステム上で既読の有無をチェックするシステムが使用されていなかったため,依頼医が閲覧したかどうかを他者が知ることはできなかった。
こうした状況を踏まえて,「画像診断レポートの形式が依頼目的以外の異常所見に気づきづらいこと」「依頼医のレポート閲覧が確認できないこと」,そして「依頼医のレポート閲覧が患者説明時の後になることが多いこと」が問題であると考えた。
目標と対策の立案
そこで,「画像診断レポートの見落とし症例をゼロにする」という目標を掲げ,以下に述べる対策を立案した。
まず,画像診断レポートの画面上にデフォルトとして存在していて,配信されたレポートを閲覧した医師が押す目的で作られた「確認」という表示名称のボタンを利用することにした。ただし,このボタンはレポートを閲覧した際に押すのではなく,患者に説明した後に押すことにして,ボタンの表示名称も「患者説明済み」に変更した。そして,レポート作成日から1か月経過してもボタンの押されていない症例を毎週リストアップして,その一覧を各診療科長に配布し,診療科長の責任において依頼医に未読リストの伝達をお願いした。未読症例に対する依頼医の対応方法については,マニュアルを作成した。ボタンが押されていない症例については,繰り返し未読リストに載せて配布した。
レポートの形式についても,以下のように工夫した。まず,診断欄に目が行き届きやすいように,診断欄が所見欄より上にくるような表示順序へ変更した。そして,診断欄,所見欄それぞれのボックス内のスクロールをなくし,全文をスクロールする形にした。さらに,放射線科医が読影の際に気になる部分があれば,太字や色を変えた文字で強調してもらうことにした。
目標達成に向けての流れ
EV Reportをベースにした上記既読管理システムを,PSP社と共同で構築した。医師への周知を徹底し,特に既読のボタンは,閲覧確認のボタンではなく,患者説明後に押すという意識を徹底させた。そして,既読管理の責任を診療科長に集約することにした。さらに,医療安全管理マニュアルや研修医ハンドブックに記載することで,本システムをマニュアル化した。
対策の結果と問題点
図1のとおり,2019年1年間の未読割合の推移を見ると,件数の違いはあるが,CT検査,MRI検査ともほぼ同程度の未読割合であった。未読に対する注意喚起により,1か月後の未読割合は経時的に減少し,1→3→6か月後と未読症例の残存も減少してきた。
それでもまだ対策が不十分であると考えていた矢先,依頼医が所見欄をすべて読まず,依頼目的以外の読影結果に対応しないために,偶発的に見つかった異常所見を見落とす事故が生じた。依頼目的以外の記載が所見欄の最後に書かれていたが,目が行かず見落としていた事例であった。
問題点を受けての新たな対策立案および短期成績
上記問題点を受けて,新たな対策を立案した。放射線科に依頼し,依頼目的以外の偶発的に見つかった異常所見についても,疑いも含めて診断欄に記載してもらうことにした。また,診断欄のフォントサイズを大きくして目が行きやすくした。診断欄だけを見て,所見欄を読まなくなるという意見もあったが,おおむね好評である。
そして,2020年1月中旬より,6か月以上未読で経過した症例(2019年7月分から)については,医療安全部の医師がカルテを閲覧して,異常所見の見落としやそれに伴う医療行為の未施行がないかどうかチェックすることにした。さらに,そのチェック用紙を依頼医に再度配布し,対応を依頼した。幸い,異常所見の見落としや医療行為の未施行は見つからず,こうした地道な活動により,図1のように6か月後の未読例が減少,ゼロになった。そのため,長期未読例のチェック期間を1か月ずつ早めながら,現在は3か月経過した未読例を全例チェックしている。
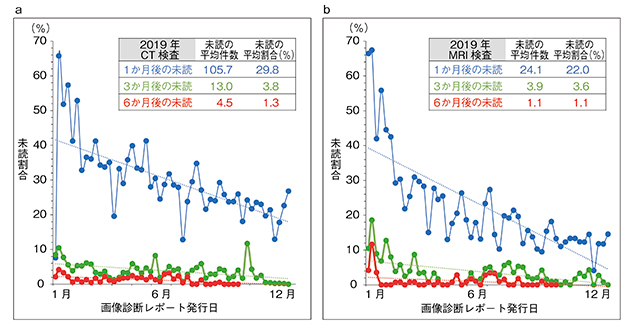
図1 2019年における画像診断レポートの未読割合の推移
a:CT検査 b:MRI検査
今後の課題
修正を繰り返しながら今回のシステムを導入して,それなりの成果も得られた。しかし,今回の対策で不足している大きな課題がある。それは,画像診断レポートの結果を踏まえて,適切な医療が患者に施されているかどうかの確認ができていないことである。特定の医師や診療情報管理士が,レポートの結果とその後の対応の正しさについて電子カルテを開いてすべてチェックする体制を構築している施設もあるようだが,当院では長期未読例のみチェックを施しており,そうでない症例は各医師に委ねる形になっている。すなわち,マニュアルで規制しても結局はボタンだけを押してしまえば既読になってしまう当院の既読管理システムでは,完全とは言えない。この読影結果の医療行為への反映を少しでも手助けするために,画像診断レポートを印刷して患者に渡す運用を立案し,2020年5月から開始した。もちろん患者とレポートを共有することで患者に医療へ参加してもらうこともできると考えた。ただし,レポート内の所見欄は,放射線科医の思考過程が入った部分であり,所見欄が省かれた形でひな形(診断欄やレポートに貼り付けしたキー画像は印刷される)を作成した。この運用により,患者に印刷したレポートを渡しながら説明をするために,よりレポートの内容の見落としが減ることを期待している。
〈謝辞〉
今回のシステム導入のため,ご協力いただいた医療安全部,および放射線部の皆様,真摯にシステム改修にお付き合いくださったPSP株式会社山形支店の方々,結果のデータ抽出にご協力くださった医療クラークの森谷智子様,阿部 優様に深く感謝申し上げます。

(さくらい なおき)
1993年東北大学医学部卒業。95年より東北大学第一外科教室(現在の総合外科)に入局。98年より山形県立中央病院外科に勤務し,2015年から同院医療安全部長。ASUISHIプログラム(明日の医療の質向上をリードする医師養成プログラム)第二期修了生。専門領域は消化器外科,肝胆膵外科,医療安全。

- 【関連コンテンツ】
