X線動態画像セミナー(コニカミノルタ)
第3回X線動態画像セミナー[2021年9月号]
第2部 肺循環
肺血流イメージングの臨床応用
山崎 誘三(九州大学大学院医学研究院臨床放射線科学分野)
本講演では,胸部X線動態撮影による肺血流イメージングの有用性について,領域ごとに症例を提示して紹介する。
放射線科領域1)
症例1は,52歳,女性,検診異常の精査で肺動静脈奇形(AVM)を指摘され,塞栓治療目的で当院に紹介された。入院時の造影CTで右上葉S3に2cm強の円形に増強される結節があり,肺動脈および肺静脈との連続性が認められた。3D画像で,feederとdrainage veinが1本ずつのAVMと確認された。単純X線写真でも右上肺野に結節状の陰影が同定でき,同時に施行したX線動態撮影の画像では結節と一致する増強が見られ,尾側に線状に連続する増強域が認められた。経カテーテル的塞栓術が施行され,治療後の肺動脈造影ではnidusおよびdrainage veinの増強が消失した。
治療前後の単純X線写真では,塞栓後に結節部分の透過性がやや低下しているように見える以外は,明らかな違いを同定できない(図1 a)。それに対して,X線動態画像では,治療前後で結節部分やdrainage veinの増強が消失していることがわかる(図1 c)。この所見は肺動脈造影の所見(図1 b)と非常によく一致しており,胸部X線動態撮影がAVMの治療前後の評価に有用であった。
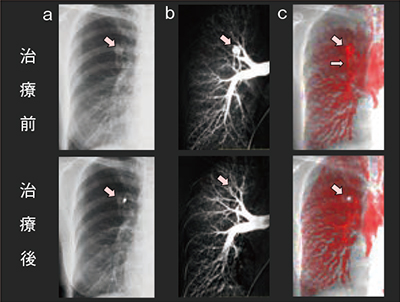
図1 症例1:AVM
循環器/呼吸器内科領域2)
症例2は,46歳女性と21歳女性で,肺高血圧症の精査目的で当院紹介となった。入院後の心カテーテル検査で,いずれも肺高血圧症と診断された。肺高血圧症は原因により5群に分類されるが,治療方針が異なるため分類は非常に重要であり,特に治療法の進歩により予後が大きく改善した慢性血栓塞栓性肺高血圧症(CTEPH)の同定が重要だと言われている。
単純X線写真では,46歳女性は心拡大,21歳女性は肺動脈の拡大が認められるが,肺高血圧症の原因を推定することは困難である。これに対して,X線動態画像では両者で明らかに所見が異なり,46歳女性は肺野に区域性の欠損が多発し(図2 a),21歳女性は肺野の増強は比較的均一であった(図2 c)。これらの所見は,肺血流シンチグラフィ(図2 b,d)と非常によく一致していた。最終的に,46歳女性はCTEPH,21歳女性は肺動脈性肺高血圧症と診断され,胸部X線動態撮影が肺高血圧症の原因検索に有用であった。
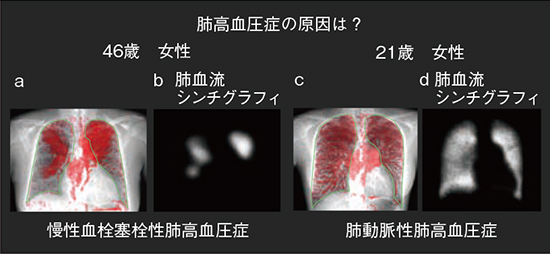
図2 症例2:肺高血圧症
心臓外科領域3)
症例3は,46歳,男性,他院にてCTEPHと診断され,肺動脈血栓内膜摘除術目的で当院に紹介された。術前の造影CTでは,左右の肺動脈に偏在性の血栓や網状の血栓が多発し,右室壁肥厚や肺静脈還流の不均一が認められるが,肺野には明らかな異常は指摘できず,CTEPHに矛盾しない所見だった。肺血流シンチグラフィ(図3 b)では右下肺野および左中肺野に区域性の欠損,また肺動脈造影でも同様の所見が見られた。
肺動脈血栓内膜摘除術が施行され,左右肺動脈から広範な血栓内膜が除去された。単純X線写真では術前後で明らかな違いを指摘できないが,X線動態撮影で術前と術後7日目を比較すると,右下肺野の血流が大きく改善していることがわかる(図3 a,c)。肺動脈造影や肺血流シンチグラフィ(図3 d)の所見ともよく一致し,胸部X線動態撮影はCTEPHの術後評価に有用であった。なお,術後の右上肺野の血流低下は,右下肺野などの血流が回復したことによる相対的なスティール現象と考えられた。
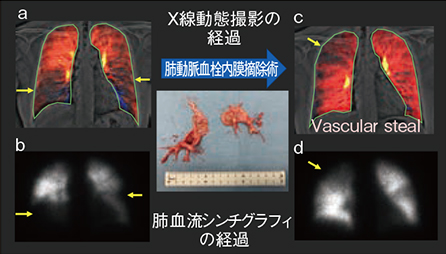
図3 症例3:CTEPH
まとめ
胸部X線動態撮影は,非侵襲的で即時性が高く,造影剤や放射性核種が不要,低コスト,低被ばくといったアドバンテージがある。今回示したように,胸部X線動態撮影はさまざまな領域で活用でき,胸部単純X線撮影に追加することで多くの情報が得られ,診断や治療に有用である。症例によっては造影CTや肺血流シンチグラフィと同等の情報を得ることもでき,代替法になりうる非常に有用なイメージング手法であると言える。
●参考文献
1)Yamasaki, Y., et al. : Radiology, 2021(Online ahead of print).
https://doi.org/10.1148/radiol.2021204631
2)Yamasaki, Y., et al. : Am. J. Respir. Crit. Care Med., 2021(in press).
https://doi.org/10.1164/rccm.202102-0387IM
3)Yamasaki, Y., et al. : Eur. Heart J., 42(2): 208-209, 2012.
