X線動態画像セミナー(コニカミノルタ)
第3回X線動態画像セミナー[2021年9月号]
第3部 呼吸機能
胸部X線動態画像を用いた呼吸機能評価について
大倉 徳幸(金沢大学附属病院呼吸器内科)
呼吸機能低下は患者の症状や予後に直結するため,診断時の重症度判定や治療管理のモニターにおける呼吸機能評価は重要である。本講演では,当施設での検討結果を中心に,胸部X線動態画像を用いた呼吸機能評価について報告する。
胸部X線動態画像による呼吸機能評価
慢性閉塞性肺疾患(COPD)は気流制限や過膨張により,特発性肺線維症(IPF)は線維化により呼吸機能が低下する。胸部X線動態画像を呼吸機能正常者と比較すると,COPDでは肺野の透過性が亢進し,過膨張により肺の動きが低下していること,IPFでは網状影,輪状影と肺容量減少を認め,呼吸による肺の動きが低下していることを視認できる。
胸部X線動態画像は,低侵襲かつ簡便に,繰り返し評価を行えることや,呼吸が不安定でも適応可能なこと,呼吸機能を視覚化でき,患者の理解を得やすいことなどが利点として挙げられる。呼吸機能低下を伴う呼吸器疾患の重症度判定やモニターへの有用性が期待されている。
胸部X線動態画像を用いた換気障害の分類の有用性
当施設で,胸部X線動態画像から得られたパラメータ(気管径変化,横隔膜変位,肺面積変化)と換気障害との関連を検討した1)。胸部X線動態画像と呼吸機能検査を受けた肺がん術前,間質性肺疾患(ILD),COPD,気管支喘息など273例を対象とし,1秒率(FEV1.0%)70%未満を閉塞性換気障害(AL),予測努力肺活量(%FVC)80%未満を拘束性換気障害(RD),いずれでもない症例を正常群とした。ALの気流制限の重症度を,予測値1秒量(%FEV1.0)80%以上を軽症,50%以上80%未満を中等症,50%未満を重症と分類した。また,RDの重症度を,%FVC80%未満を中等症,65%未満を重症と分類した。ALでは,1秒量(FEV1.0)の低下とともに最大中間呼気流量(MMEF)の低下や,残気量,残気率の上昇,拡散能の低下を認めた。RDにおいては,肺活量の低下とともに残気量や拡散能の低下を認めた。
検討では,最大吸気/呼気時の気管径の変化率,左右横隔膜の変位,呼吸変動による肺面積変化率の3つのパラメータを観察した。その結果,まず最大吸気時の肺面積/身長は,正常群と比べて重症のALは有意に上昇し,RDは有意に低下した。各パラメータの結果としては,気管径の変化率は,ALでは重症度とともに上昇する一方,RDは正常群と変わらず,ALとRDで異なるパターンを示した。左右横隔膜の変位と肺面積変化率は,AL,RDいずれも重症度とともに低下した。動態画像による視覚的パターンで呼吸機能を評価できることが実証された。
AL,RDの診断と各種パラメータのROC解析を行ったところ,最大吸気肺面積はAUC 0.88でRDを検出した。気管径の変化率はALの検出に有用と考えられるが,AUCは0.67であった。また,左右横隔膜の変位や肺面積変化率はAL,RDともに重症化に伴い低下するが,中等症以上を検出するAUCは0.67〜0.70だった。
動態解析パラメータを用いた呼吸機能評価の可能性
新型コロナウイルス感染症流行期において,感染対策上呼吸機能検査が困難となっているが,スクリーニングやモニタリングの呼吸機能検査の代替として胸部X線動態画像が有用になると考えている。
図1は,軽症COPD(GOLD1)における動態解析のパラメータをレーダーチャートで示している。正常(青)に対して,本症例(オレンジ)は気管径の狭窄率が高く,肺過膨張が示唆されている。また,横隔膜変位は軽症COPDでは正常よりも大きいと言われており,本症例でもそれが確認できる。重症COPD(GOLD3)のレーダーチャートでは,気管狭窄が正常と比べて高く,肺面積変化率,横隔膜変位が低下していることが示され,当施設のデータと矛盾しない結果となっている(図2)。
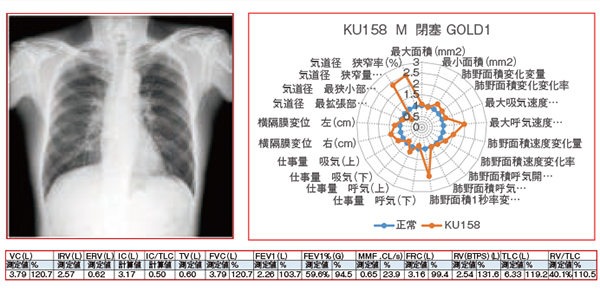
図1 動態解析パラメータのレーダーチャート:軽症COPD(GOLD1)
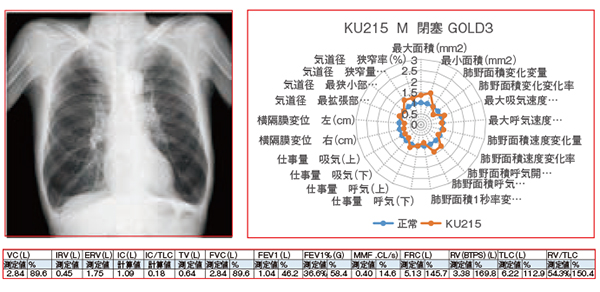
図2 動態解析パラメータのレーダーチャート:重症COPD(GOLD3)
今後の展望
X線動画解析ワークステーション「KINOSIS」の臨床での使用が可能となり,今後,動態解析の有用性に関する臨床データがより多く出てくると考えられる。呼吸器疾患のスクリーニングや重症度評価,疾患挙動のモニタリングとしての胸部X線動態画像の有用性が期待される。
●参考文献
1)Ohkura, N., et al. : Int. J. Chron. Obstruct. Pulmon. Dis., 16: 1393-1399, 2021.
